См. Документы Министерства здравоохранения Российской Федерации
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ПИСЬМО
от 23 августа 2017 г. N 15-4/10/2-5871
Министерство здравоохранения Российской Федерации направляет клинические рекомендации (протокол) "Оказание специализированной медицинской помощи при оперативных влагалищных родах при наличии живого плода (с помощью акушерских щипцов или с применением вакуум-экстрактора или родоразрешение с использованием другого акушерского пособия)", разработанные в соответствии со статьей 76 Федерального закона от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации", для использования в работе руководителями органов управления здравоохранением субъектов Российской Федерации при подготовке нормативных правовых актов, руководителями акушерских стационаров при организации медицинской помощи, а также для использования в учебном процессе.
Заместитель Министра
Т.В.ЯКОВЛЕВА
Приложение
Утверждено
Президент Российского общества
акушеров-гинекологов,
академик РАН
В.Н.СЕРОВ
14 апреля 2017 г.
Согласовано
Главный внештатный специалист
Министерства здравоохранения
Российской Федерации
по акушерству и гинекологии,
академик РАН
Л.В.АДАМЯН
14 апреля 2017 г.
ОКАЗАНИЕ
СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОПЕРАТИВНЫХ
ВЛАГАЛИЩНЫХ РОДАХ ПРИ НАЛИЧИИ ЖИВОГО ПЛОДА (С ПОМОЩЬЮ
АКУШЕРСКИХ ЩИПЦОВ ИЛИ С ПРИМЕНЕНИЕМ ВАКУУМ-ЭКСТРАКТОРА
ИЛИ РОДОРАЗРЕШЕНИЕ С ИСПОЛЬЗОВАНИЕМ ДРУГОГО
АКУШЕРСКОГО ПОСОБИЯ)
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ)
Коллектив авторов:
Краснопольский Владислав Иванович - президент ГБУЗ МО "Московский областной НИИ акушерства и гинекологии", заведующий кафедрой акушерства и гинекологии ФУВ ГБУЗ МО "Московский областной научно-исследовательский клинический институт им Владимирского", академик РАН.
Петрухин Василий Алексеевич - директор ГБУЗ МО "Московский областной НИИ акушерства и гинекологии", профессор кафедры акушерства и гинекологии ФУВ ГБУЗ МО "Московский областной научно-исследовательский клинический институт им. Владимирского", заслуженный врач Российской Федерации, профессор, д.м.н.
Логутова Лидия Сергеевна - заместитель директора по научной работе ГБУЗ МО "Московский областной НИИ акушерства и гинекологии", профессор, д.м.н.
Баев Олег Радомирович - руководитель родильного отделения ФГБУ "Научный центр акушерства, гинекологии и перинатологии им. академика В.И.Кулакова" Минздрава России, д.м.н., профессор.
Шмаков Роман Георгиевич - главный врач ФГБУ "Научный центр акушерства гинекологии и перинатологии им. академика В.И.Кулакова" Минздрава России, д.м.н.
Филиппов Олег Семенович - заместитель директора Департамента медицинской помощи детям и службы родовспоможения Минздрава России, профессор кафедры акушерства и гинекологии ФППОВ 1 МГМУ им. И.М.Сеченова, профессор, д.м.н.
Адамян Лейла Владимировна - заместитель директора по научной работе, руководитель отделения оперативной гинекологии ФГБУ "Научный центр акушерства, гинекологии и перинатологии имени академика В.И.Кулакова" Минздрава России; заведующая кафедрой репродуктивной медицины и хирургии ФПДО МГМСУ им. А.И.Евдокимова Минздрава России; главный внештатный специалист по акушерству и гинекологии Минздрава России, академик РАН.
Мельников Андрей Павлович - старший научный сотрудник акушерского физиологического отделения ГБУЗ МО "Московский областной НИИ акушерства и гинекологии", к.м.н.
Смольнова Татьяна Юрьевна - доцент кафедры репродуктивной медицины и хирургии факультета последипломного образования Московского государственного медико-стоматологического университета им. А.И.Евдокимова Минздрава России; старший научный сотрудник ФГБУ "Научный Центр акушерства, гинекологии и перинатологии имени академика В.И.Кулакова" Минздрава Россия, д.м.н.
Список сокращений:
АЩ - акушерские щипцы
ВЭ - вакуум-экстрактор
ВЭП - вакуум-экстракция плода
КС - кесарево сечение
ФПН - фетоплацентарная недостаточность
СЗРП - синдром задержки роста плода
Аннотация
Клинические рекомендации (протокол лечения) посвящены актуальной проблеме современного акушерства - влагалищному оперативному родоразрешению.
Данные клинические рекомендации предполагают выбор способов оперативного влагалищного родоразрешения. Представлена техника проведения операций, показания и противопоказания к их проведению.
Клинические рекомендации (протокол лечения) предназначены для врачей акушеров-гинекологов родовспомогательных учреждений всех групп.
Введение
Одной из важнейших задач, стоящих перед врачами акушерами-гинекологами, является обеспечение благоприятного исхода беременности и родов для матери и плода. Высокая частота кесарева сечения значимо не влияет на снижение показателя перинатальной смертности, а тем более на заболеваемость.
Не способ родоразрешения, а антенатальная охрана плода, использование современных диагностических и лечебных технологий, а также успехи и достижения неонатологии могут изменить частоту и структуру перинатальной заболеваемости и смертности [1, 2].
Частота родоразрешающих операций в современном акушерстве в значительной степени определяется показаниями, обусловленными состоянием плода и расширением показаний, зачастую не обоснованных, к проведению операции кесарева сечения (КС) при: тяжелых формах фетоплацентарной недостаточности (ФПН), синдрома задержки роста плода (СЗРП) и хронической гипоксии плода. В связи с этим, такие родоразрешающие операции, как вакуум-экстракция плода (ВЭП) и акушерские щипцы (АЩ) в современном российском акушерстве потеряли свою значимость, и частота их применения сведена к минимуму.
Кроме того, низкая частота применения этих операции в кашей стране, связанная с неверным мнением о высоком риске травматизма, как для плода, так и для матери, не отменяет необходимость в их использовании, а также квалификационную обязанность врача акушера-гинеколога владеть указанными акушерскими операциями.
Терминология
Код МКБ-10: O81 Роды одноплодные, родоразрешение с наложением щипцов или с применением вакуум-экстрактора
O81.0 Наложение низких [выходных] щипцов
O81.1 Наложение средних [полостных] щипцов
O81.2 Наложение средних [полостных] щипцов с поворотом
O81.3 Наложение других и не уточненных щипцов
O81.4 Применение вакуум-экстрактора
O81.5 Родоразрешение с комбинированным применением щипцов и вакуум-экстрактора
O66.5 неудачная попытка применения вакуум-экстрактора или щипцов - неудачная попытка применения вакуум-экстрактора или наложения щипцов с последующим родоразрешением посредством наложения щипцов или кесарева сечения соответственно.
Также в данных клинических рекомендациях рассмотрены вопросы иных акушерских оперативных пособий при влагалищном родоразрешении, в том числе инструментальных:
O83.0 Извлечение плода за тазовый конец.
O83.8 Другие уточненные виды акушерского пособия при одноплодных родах
O66.0 Затрудненные роды [дистоция] вследствие предлежания плечика
Общие положения
К оперативному влагалищному родоразрешению при живом плоде относят:
1) Родоразрешение с помощью акушерских щипцов.
2) Родоразрешение с помощью вакуум-экстрактора.
При выборе вида влагалищного оперативного родоразрешения помимо показаний со стороны матери и плода следует учитывать [3]:
1. Использование как АЩ, так и ВЭ связано с повышенным числом осложнений со стороны матери и плода. Однако, по числу внутричерепных кровоизлияний эти операции не отличаются от кесарева сечения, выполненного в родах.
2. Наиболее часто специалисты отдают предпочтение в пользу выбора ВЭ, чем АЩ. Однако, наложение ВЭ чаще связано с кефалогематомами 2,4%, кровоизлияниями в сетчатку 2%, но меньше связано с травмой влагалища и промежности (0,6%). Различий в оценке новорожденных по шкале Ангар после данных оперативных пособий практически нет (1,7%).
Оперативное влагалищное родоразрешение
Оперативное влагалищное родоразрешение применяют:
1) С целью укорочение второго периода родов по показаниям со стороны матери и/или плода (АЩ и ВЭП) (слабость родовой деятельности, внутриутробная гипоксия плода различной степени тяжести, экстрагенитальная патология матери, кровотечение во втором периоде родов н т.д.)
2) При наличии медицинских показаний к исключению потуг по состоянию матери в плановом порядке. Метод оперативного влагалищного родоразрешения с помощью АЩ должен быть обсужден в антенатальный период.
3) При наличии медицинских показаний к исключению потуг по состоянию матери в экстренном порядке. Решение о методе родоразрешения должно быть принято коллегиально.
4) При затрудненном рождении головки при тазовом предлежании (АЩ).
При невозможности выполнить влагалищное оперативное родоразрешение - показано родоразрешение путем кесарева сечения. Последовательное использование инструментов (ВЭ и АЩ) увеличивает риск травматизма плода.
! При неэффективности ВЭП врач акушер-гинеколог должен взвесить риски между последующим наложением акушерских щипцов и абдоминальным родоразрешением (Уровень доказательности В) [3].
Основные условия проведения влагалищных оперативных родов [3]:
1) Полное открытие маточного зева и отсутствие плодного пузыря.
2) Живой плод.
3) Головное предлежащие, а также при затруднении выведения головки при родах в тазовом предлежании (АЩ).
4) Соответствие размеров таза матери и головки плода <1>.
--------------------------------
<1> 3алогом успешного выполнения операции АЩ и ВЭП является знание границ плоскостей костного таза и особенностей его строения у конкретной роженицы. Зачастую нераспознанное не резво выраженное несоответствие между костным тазом матери и головкой плода приводит к остановке продвижения последней, особенностям ее вставления и необходимости закончить роды оперативно.
5) Наличие условий для проведения влагалищных оперативных родов:
- Владение техникой операции. Инструментальное родоразрешение должно выполняться специалистом, владеющим данным методом и полным спектром оказания помощи при развитии осложнений (дистоция плечиков, кровотечение и т.д.).
- Нахождение головки в полости малого таза, не выше широкой части полости малого таза.
- Опорожненный мочевой пузырь. При катетеризированном мочевом пузыре - манжетка катетера должна быть сдута или катетер должен быть удален.
- Адекватное обезболивание.
- Желательно, что бы медицинский персонал был готов при неудачной попытке влагалищного родоразрешения выполнить кесарево сечение в ближайшие 30 минут.
Приступая к оперативному влагалищного родоразрешению нужно помнить, что в процессе операции могут возникнуть значимые затруднения, препятствующие достижению положительного результата при [3]:
1) Индексе массы тела роженицы более 30.
2) Предполагаемом весе плода более 4000 г.
3) При заднем виде затылочного предлежания
4) При нахождении головки плода в широкой часта полости малого таза.
Противопоказания к оперативному влагалищному родоразрешению
Со стороны плода:
1) Вакуумная экстракция ограничена при сроке беременности менее 36 недель в виду высокого риска внутричерепного кровоизлияния (допустима в сроке 34-36 при предполагаемой массе плода 2500 г) и абсолютна противопоказана при сроке 34 недели и менее (уровень D) [3]. В исключительных случаях (острая гипоксия плода) и недоношенном сроке гестации, могут быть использованы АЩ для недоношенных плодов.
Болезни плода (нарушение остеогенеза, генетически прогнозируемые нарушения гемостаза). Однако фетальный риск абдоминального родоразрешения при нахождении головки низко в тазу должен быть взвешен (уровень доказательности 4). [13]
Тазовое, лицевое, лобное предлежание для ВЭ, тазовое и лобное предлежание для АЩ. [13]
Высокое стояние головки плода (выше, чем в широкой части полости малого таза для ВЭ и узкой части для АЩ). [13]
Острая гипоксия плода при стоянии головки выше плоскости узкой части (для акушерских щипцов) и плоскости выхода (при наложении ВЭП). [14]
Вирусная инфекция у матери сама по себе не является противопоказанием к оперативным родам. Однако риск повреждения кожных покровов у плода должен быть учтен. [14]
Различные диагностические процедуры на головке плода (забор крови, ранее установленный спиральный электрод) в следствие развития гематом и кровоточивости (уровень доказательности 2). Различий в частоте указанных осложнений между ВЭП и АЩ в двух рондомизированных исследованиях показано не было. [3]
2) Относительным противопоказанием к ВЭП является нахождение головки в полости малого таза с незаконченной ротацией (стреловидный шов ротирован более 45 градусов от срединной линии таза) [3].
Со стороны матери: [3]
3) Анатомически узкий таз 2-3 степени сужения и клинически узкий таз;
4) Необходимость исключить потуги по состоянию роженицы (для наложения ВЭП);
5) Невозможность определить характер вставления головки.
Со стороны персонала:
6) Отсутствие опыта проведения операции;
При влагалищном оперативном родоразрешении обязательным является понимание:
1) анатомических ориентиров таза матери и плода и их взаимоотношения;
2) характер вставления предлежащей части;
3) определение направления тракций.
При головном предлежании и влагалищных оперативных родах - перпендикуляр из центра большого сегмента головки, проходящий через проводную точку к плоскости малого таза, которая должна быть преодолена (соблюдение биомеханизма родов).
Необходимо знать следующие анатомические ориентиры:
1) анатомические ориентиры на головке плода;
2) анатомические ориентиры таза матери;
3) взаимоотношение ориентиров на головке плода и таза матери;
4) определять характер вставления головки плода (не путать с позицией плода).
1) Опознавательные точки на головке плода:
- стреловидный шов (для уточнения вида вставления, наличия или отсутствия асинклитизма).
- малый и большой роднички (для уточнения вида вставления, наличия или отсутствия асинклитизма). Характерный признак - пальпация лобного шва головки плода как продолжение стреловидного шва).
- верхушки ушных раковин, теменные бугры (дополнительные ориентиры)
- глазные впадины, переносье, нос, рот, подбородок плода (диагностика разгибательных головных предлежаний).
Соотнесение проводной точки с вышеперечисленными анатомическими структурами позволяет установить характер вставления головки плода и определить диаметр ее большого сегмента, даже в случаях наличия ее выраженной конфигурации и родовой опухоли.
2) Анатомические ориентиры таза матери (табл. 1 и приложение N 3)
Положение головки в полости малого таза определяется по большому сегменту <2> головки плода. Поэтому Феноменов H.Н. рекомендует проводить исследование не двумя пальцами, а полурукой, чтобы достичь уха и точно определить местоположение головки в тазу.
--------------------------------
<2> Под большим сегментом головки плода понимают ее наибольшую окружность, которой она проходит через плоскости малого таза.
Диаметры большого сегмента головки:
- при ее максимальном сгибании - минимальный косой размер - distantia bregmatico-cervicale;
- при переднем виде затылочного вставления - малый косой размер - distantia suboccipito-bregmatica;
- при заднем виде затылочного вставления - средний косой размер - distantia subocippito-frontalis;
- при переднеголовном вставлении - прямой размер - distantia fronto-occipitalis;
- при лобном вставлении - большой косой размер - distantia mento-occipitalis;
- при лицевом вставлении - вертикальный размер - distantia tracheo-bregmatica.
Определение высоты стояния головки плода
При головном предлежании (см. табл. 1)
Головка плода в плоскости входа в малый таз (над входом, прижата ко входу, малым сегментом, большим сегментом) оперативное родоразрешение влагалищным путем (высокие полостные АЩ) в настоящее время не применяется. Показано кесарево сечение.
Таблица 1
Анатомические ориентиры таза матери
в зависимости от позиции головки плодах [15]
|
Наружное и внутреннее влагалищное исследование
|
|
|
Головка малым сегментом
|
- Над лоном определяется большая часть головки
- Определяется средняя и нижняя часть лонной кости
- До мыса (если достигается) можно достичь только согнутым пальцем за головкой
- Передняя часть крестца доступна не вся
Головка фиксирована во входе в малый таз
|
|
Головка большим сегментом во входе в малый таз
|
- Большая часть головки не определяется
- Определяется нижний и средний край лонной кости
- Достигается нижняя часть крестцовой впадины (4 и 5 крестцовые позвонки)
- Седалищные ости определяются
|
|
Головка в широкой полости малого таза
|
- При наружном исследовании определяется только шейно-плечевая область плода
- Достигается только нижний край лобковой кости
- Достигается только нижняя часть крестцовой впадины (4 и 5 крестцовые позвонки)
Седалищные ости определяются
|
|
Головка в узкой полости малого таза
|
- Головка над лоном не определяется, определяется лишь шейно-затылочная область
- Лонная и крестцовая кости не достигаются
- С трудом достигается крестцово-копчиковое соединение
- Седалищные ости не определяются
Стреловидный шов в косом размере ближе к прямому
|
|
Плоскость выхода
|
- Головкой выполнена вся крестцовая впадина
- Седалищные ости, крестцово-копчиковое сочленение, лобковая кость не достигаются
|
- При нахождении головки в широкой части малого таза, при отсутствии экстренных показаний к родоразрешению, может быть применена ВЭП. При наличии экстренных показаний (острая гипоксия плода, состояние роженицы) необходимо рассмотреть вопрос в пользу абдоминального родоразрешения.
- При нахождении головки в узкой части малого таза и отсутствии экстренных показаний к родоразрешению - с успехом могут быть использованы как АЩ, так и ВЭП. При наличии экстренных показаний (острая гипоксия плода, состояние роженицы) роды необходимо закончить путем операции АЩ,
- При нахождении головки в плоскости выхода малого таза возможно использование как АЩ, так и ВЭП.
При подготовке к оперативному влагалищному родоразрешению необходимо уточнить акушерскую ситуацию <3>:
--------------------------------
<3> При влагалищном исследовании следует производить тщательную оценку таза с выявлением персональных особенностей, т.е. соблюдать правила семиотики влагалищного исследования.
1. Расположение стреловидного шва.
2. Расположение малого и большого родничка; локализацию проводной точки по отношению к малому и большому родничкам.
3. Расположение лобного шва.
4. Расположение больших теменных бугров и ушек плода.
5. Наличие или отсутствие асинклитизма.
6. Опознавательные точки, характеризующие границы соответствующих плоскостей таза.
7. Определение диаметра большого сегмента головки; и его отношение к плоскостям таза и их границам.
8. Определить направление тракций.
Акушерские щипцы (АЩ)
В настоящее время в Российской Федерации наиболее распространены:
- модели акушерских щипцов Симпсона-Феноменова - короткие щипцы с тазовой кривизной и подвижным замком, расположенном на левой ложке, с перекрещивающимися рукоятками;
- щипцы средних размеров Киллянда, - имеют маленькую тазовую кривизну, подвижный замок на левой ложке и перекрещивающиеся рукоятки;
- в ряде медицинских организаций используются модели прямых щипцов, не имеющих тазовой кривизны, как с параллельными, так и перекрещивающимися ложками. Как правило, с очень подвижным замком. Эта модель АЩ имеет преимущество - их наложение не связано с учетом тазовой кривизны. Ложки щипцов и их рукоятки составляют прямую линию и легче соблюдать нужное направление тракций;
- с учетом возможного возникновения различных акушерских ситуаций, (острая гипоксия плода) целесообразно иметь в родовспомогательном учреждении специальные АЩ для недоношенных.
Показания к операция наложения акушерских щипцов [16]
1. Острая асфиксия плода, либо прогрессирующая гипоксия плода при условии, что роды самопроизвольно в ближайшее время закончиться не могут (головка плода в узкой части полости малого таза и ниже).
2. Упорная вторичная слабость родовой деятельности, неподдающаяся консервативной терапии окситоцином. Во II периоде обычно головка плода проходит каждую плоскость малого таза не более чем за 30-40 минут у первородящих и 20-30 минут - у повторнородящих. Если в течение 1 часа у первородящих отсутствует динамика продвижения головки по родовым путям, то течение родов следует признать неудовлетворительным. Общая длительность 2 периода родов у первородящих не должна превышать 3 часа и 2 часа у повторнородящих [5].
3. Экстрагенитальная патология, при которой необходимо выключить потуги (по рекомендациям смежных специалистов: окулистов, неврологов, кардиологов и т.д.)
4. Эклампсия, если приступ произошел при головке плода, находящейся в плоскости узкой части полости малого таза и ниже.
5. Кровотечение во 2 периоде родов при благоприятном расположении головки плода в тазу матери и необходимости быстрого завершения родов.
6. Высокая температура у матери (выше 38 градусов Цельсия при хорионамнионите и при затяжных родах, если лечение гипертермии неэффективно).
7. Затрудненное рождение головки при родах в тазовом предлежании.
8. Отказ пациентки тужиться.
Обезболивание
Операцию АЩ возможно проводить под:
1) Общей внутривенной анестезией (на самостоятельном дыхании).
2) Общей анестезией с интубацией трахеи (при состояниях, угрожающих жизни роженицы).
3) Регионарной анестезией.
4) Пудендальной анестезией (при нахождении головки ниже узкой части).
Подготовка к операции [16]
1) Письменное добровольное информированное согласие пациентки.
2) Опорожнение мочевого пузыря и прямой кишки (если позволяет время).
3) Соблюдение асептических условий.
4) Положение роженицы на спине с приподнятым головным концом, который образует с тазом прямой угол, ноги согнуты в тазобедренных и коленных суставах, колени широко разведены в стороны.
5) Перед началом операции необходимо еще раз уточнить:
- характер вставления головки плода;
- высоту нахождения головки в малом тазу (по расположению большого сегмента головки);
- проводную точку и конфигурацию головки плода, размеры родовой опухоли при ее наличии;
- уточнить особенности таза роженицы ниже плоскости расположения головки плода.
6) Вопрос о целесообразности проведения эпизиотомии решается индивидуально (данные рандомизированных исследований о необходимости рутинной эпизиотомии отсутствуют (уровень доказательности В) + (П-1Е) [3, 6].
7) Также нет данных о целесообразности проведения антибиотикопрофилактики (уровень доказательности А) [3].
Техника проведения операции АЩ [8]
1) Уточнение акушерской ситуации.
2) Складывание ложек щипцов.
3) Введение ложек щипцов.
4) Замыкание замка.
5) Пробная тракция.
6) Тракции. Направление всех тракций указывается по отношению к вертикально стоящей женщине.
7) Снятие щипцов.
"Золотым стандартом" для наложения АЩ в русскоязычной литературе являются три тройных правила [16]
1. Тройное правило N 1: "Три слева - три справа". Левая ложка щипцов вводится левой рукой в левую сторону таза, правая ложка - правой рукой в правую сторону;
2. Тройное правило N 2. Относится к введению и расположению щипцов.
1) Введенные ложки щипцов должны быть направлены вверх, в сторону проводной точки;
2) Ложки должны лежать бипариетально, захватить головку по наибольшей периферии, заходя за теменные бугры;
3) Проводная точка и ось головки лежат в плоскости замковой части щипцов.
3. Тройное правило N 3. "Три позиции - три тракции". Помогает определить направление тракций. При головке плода, находящейся в широкой части полости таза, тракции направлены кзади, вниз и кпереди; в узкой части - вниз и кпереди, в выходе - кпереди".
4. Если ветви щипцов сомкнулись в замок без затруднений, следует проверить правильность наложения ложек щипцов следующими способами [7]:
- малый родничок должен находиться на середине между ложками щипцов;
- малый родничок должен находиться на расстоянии толщины одного пальца от поверхности щипцов в области замка. В противном случае тракций приведут к разгибанию головки;
- стреловидный шов должен находиться перпендикулярно замку щипцов.
5. После замыкания ложек АЩ необходимо провести пробную тракцию: рабочей рукой захватывают рукоятки щипцов, противоположной рукой фиксируют их, указательный палец левой руки касается головки плода, если во время тракций данное положение сохраняется, то АЩ наложены правильно.
6. Направление тракций (см. также пункт 3):
- при головке плода, находящейся в широкой или узкой частях полости малого таза, тракции осуществляются по направлению кзади;
- если головка плода находится в полости таза, когда диаметр большого сегмента головки находится между плоскостью узкой части полости малого таза и плоскостью выхода, то тракции направляют книзу;
- при нахождении головки в выходе малого таза, когда диаметр большого сегмента головки находится на уровне плоскости прямого размера выхода малого таза - тракции направляют кпереди.
При затылочном вставлении" когда головка плода находится большим сегментом в широкой части полости малого таза, тракции кзади осуществляют до тех пор, пока большой сегмент головки плода не достигнет уровня прямого размера узкой части малого таза (пальпация верхушек седалищных остей невозможна).
Тракции книзу проводят до тех пор, пока точка фиксации - подзатылочная ямка не окажется на уровне нижнего края симфиза (от проводной точки расстояние примерно 7 см по головке плода) <4>.
--------------------------------
<4> Иногда направление тракций приходится изменять с учетом особенностей строения таза. Так, при остром лонном угле ветви лонных костей препятствуют разгибанию головки, поэтому следует продолжить тракции по направлению вниз.
При дальнейших тракциях кпереди - головка начнет разгибаться и врезываться.
Если состояние плода удовлетворительное, тракции проводятся в режиме потуг, длительностью по 30-60 секунд с интервалом 1,5-2 минуты, операция длится от 3 до 8 минут, чтобы ткани родового канала успели растянуться при поступательном движении головки, а тело плода совершить повороты, характерные для биомеханизма родов.
При страдании плода операция проводится по возможности максимально быстро.
Ложки АЩ снимают после рождения головки плода. Далее роды заканчиваются обычными акушерскими приемами.
Возможные акушерские ситуации [8]
Зависят от высоты стояния головки плода в тазу матери (плоскость выхода - выходные АЩ, в полости малого таза - полостные АЩ), вида, позиции: [8]
Затылочное предлежание в плоскости выхода малого таза, передний вид:
Стреловидный шов в прямом размере, малый родничок под лоном, ниже большого. Проводная точка - малый родничок.
Анатомические ориентиры таза матери: не определяются.
Наложение АЩ и тракции:
Щипцы накладываются в поперечном размере, ложки щипцов проходят через ушки к подбородку (верхушки ложек).
Тракции книзу проводят до тех пор, пока точка фиксации - подзатылочная ямка - не подойдет под нижний край симфиза, затем - кпереди.
Затылочное предлежание в плоскости выхода малого таза, задний вид: [8]
Положение швов и родничков:
Стреловидный шов в прямом размере, под лоном - середина шва, малый родничок - кзади к крестцу. Проводная точка - середина между большим и малым родничком, либо задний край большого родничка.
Анатомические ориентиры таза матери: не определяются.
Наложение АЩ и тракции:
Щипцы накладываются также, как и при переднем виде. Но учитывая задний вид, - ложки щипцов должны располагаться несколько кзади к крестцу, только тогда они замкнуться.
Тракции: Наиболее рациональной методикой извлечения головки при стоянии ее затылком кзади, является техника, описанная А.В.Ланковицем [8]: Задачей операции при заднем виде должно быть, как и всегда, подражание естественному механизму рождения плода. В связи с этим, ложки щипцов должны быть опущены перед замыканием ветвей, чтобы рукоятки были обращены к малому родничку. Влечениями вниз и несколько кзади под симфиз подводят область большого родничка. Следующими влечениями, направленными кпереди, выводят затылок из-под промежности; затем влечения направляются кзади и из-под симфиза рождаются темя, лоб, лицо.
Головка плода находится в плоскости узкой части полости малого таза, первая позиция, передний вид. [8]
Положение швов и родничков:
Стреловидный шов находится в правом косом размере, малый родничок слева у лона, большой - справа у крестца, выше малого.
Проводная точка располагается на стреловидном шве (синклитическое вставление) на границе между средней и задней третями расстояния между малым и большим родничками.
Анатомические ориентиры таза матери: при пальпации определяются: спереди - нижняя и задняя поверхность лонного сочленения (примерно четверть), сзади - крестцово-копчиковое сочленение и часть тела 5-го крестцового позвонка, с боков - иногда верхушки седалищных остей. При такой акушерской ситуации диаметром большого сегмента является малый косой размер, точкой фиксации - подзатылочная ямка.
Наложение АЩ и тракции: щипцы накладываются в левом косом размере. Первой вводится левая ложка щипцов по боковой задней стенке таза, затем в правую стенку таза вводится правая ложка щипцов, которая затем по периферии головки внутренней левой рукой переводится впереди до положения, позволяющего замкнуть замок щипцов, рукоятка правой ложки щипцов располагается выше левой (по отношению к лежащей женщине), плоскость наложения щипцов перпендикулярна плоскости стреловидного шва.
Тракции проводят кзади, что обеспечивает поступательное движение головки плода по родовым путям, поворот стреловидного шва против часовой стрелки, малый родничок подходит под лонную дугу далее книзу до достижения точки фиксации - подзатылочной ямки, затем - кпереди, головка разгибается.
Головка плода находится в плоскости узкой части полости малого таза, вторая позиция, передний вид.
Положение швов и родничков:
Стреловидный шов находится в левом носом размере, малый родничок справа у лона, большой - слева у крестца, выше малого, далее - все как при первой позиции.
Наложение АЩ и тракции: щипцы накладываются в правом косом размере. Первой вводится левая ложка в левую половину таза и переводится в передне-боковой отдел таза по периферии головки до положения, позволяющего замкнуть замок щипцов (щипцы будут располагаться в косом размере, перпендикулярном тому, в котором расположен стреловидный шов. Затем правой рукой в правую половину таза по боковой задней стенке, где более просторно и свободно вводится правая ложка; при этом рукоятка левой ложки располагается ниже, плоскость щипцов перпендикулярна плоскости стреловидного шва.
Тракции проводят кзади, стреловидный шов головки поворачивается по часовой стрелке, малый родничок подходит под лонную дугу затем книзу, потом кпереди.
Наложение акушерских щипцов при поперечном стоянии стреловидного шва в плоскости выхода малого таза, первая позиция [8]
Положение швов и родничков: Стреловидный шов находится в поперечном размере выхода малого таза, малый родничок слева, большой справа, проводная точка - середина между малым и большим родничком. Диаметр большого сегмента головки - средний косой размер.
Анатомические ориентиры таза матери: Стреловидный шов находится в поперечном размере выхода малого таза, малый родничок слева, большой справа, проводная точка - середина между малым и большим родничком. При пальпации определяются: спереди нижний край и задняя поверхность лонного сочленения, сзади крестцово-копчиковое сочленение и поверхность тела 5-го крестцового позвонка, с боков медиальные поверхности седалищных бугров, седалищные ости не достигаются.
Наложение АЩ и тракции:
Щипцы с тазовой кривизной для выполнения операции неудобны, лучше использовать щипцы Килланда с незначительной тазовой кривизной, либо прямые щипцы. Щипцы накладывают в левом косом размере, левая ложка лежит слева сзади, в области крестцово-подвздошного сочленения, она вводится первой сразу на место. Вторая ложка вводится в правый задний отдел таза матери, затем правой рукой переводится по периферии головки вправо и вперед до положения, позволяющего замкнуть замок щипцов. Левая ложка щипцов лежит в височно-скуловой области головки плода ближе к ушной раковине, правая ложка щипцов лежат в височно-скуловой области ближе к глазной щели, ложки щипцов через проводную точку направляются в сторону подбородка плода.
Во время тракций книзу имеет место поступательное движение головки плода по родовым путям и поворот стреловидного шва против часовой стрелки, малый родничок подходит под лонное сочленение; при подведении под лоно затылочного бугра направление тракций - кпереди, головка разгибается и прорезывается через мягкие ткани средним косым размером или прямым размером.
Поперечное стояние стреловидного шва в плоскости выхода малого таза, вторая позиция. [8]
Положение швов и родничков: Стреловидный шов находится в поперечном размере выхода малого таза, малый родничок справа, большой слева, проводная точка находится на стреловидном шве, на границе средней и задней трети между малым и большим родничками. Головка плода согнута, диаметр большого сегмента головки - средний косой размер.
Анатомические ориентиры таза матери: При пальпации определяются те же ориентиры, что и при первой позиции (см. выше).
Наложение АЩ и тракции: Первой вводится левая ложка в левое заднее пространство малого таза и левой рукой по периферии головки переводится кпереди до медиального края левого запирательного отверстия, чтобы крючок Буша совпал с правым косым размером, правая ложка вводится второй сразу в правое заднее пространство малого таза, ее рукоятка находится поверх рукоятки левой ложки щипцов, чтобы замок щипцов замкнулся. Левая ложка щипцов проходит через проводную точку головки плода в височно-скуловую область по направлению к подбородку плода и располагается ближе к левой глазной щели, а правая ложка располагается ближе к ушной раковине плода (правой).
Тракции проводятся аналогично таковым в первой позиции (см. выше), поворот стреловидного шва происходит по часовой стрелке по мере продвижения головки плода по родовым путям. При подведении под лоно подзатылочного бугра тракции проводятся кпереди и головка разгибается, и прорезывается через мягкие ткани средним косым размером.
Лицевое предлежание, задний вид (подбородок плода кпереди), головка плода в плоскости выхода малого таза [8].
Положение опознавательных точек: Проводная точка - подбородок, диаметр большого сегмента - вертикальный размер головки. Лицевая линия находится в прямом размере выхода малого таза.
Анатомические ориентиры таза матери: При пальпации определяются: спереди нижний край и часть задней поверхности лонного сочленения, сзади ничего, с боков медиальные поверхности седалищных бугров.
Наложение АЩ и тракции: Первой вводится левая ложка в левую половину малого таза левой рукой, второй вводится правая ложка в правую половину таза правой рукой. Щипцы накладываются в поперечном размере плоскости выхода малого таза, верхушки ложек направлены в сторону затылка заходя за теменные бугры, ложки лежат на скуловых и височных костях между ушными раковинами и глазными щелями головки плода, подбородок плода лежит в плоскости щипцов, для этого рукоятки щипцов приподнимают кверху, проводится замыкание ложек щипцов.
Тракции проводятся книзу, пока шея не подойдет под симфиз, затем кпереди, пока не родится головка плода.
Переднеголовное вставление, головка плода в плоскости выхода малого таза.
Положение опознавательных точек: проводная точка - задний край большого родничка, диаметр большого сегмента - прямой размер головки.
Наложение АЩ и тракции как при заднем виде затылочного вставления (см. пункт 2).
АЩ при операции кесарева сечения
Проводится для удобства извлечения головки плода при невыгодном ее расположении по отношению к разрезу на матке.
Могут использоваться одна или обе ложки АЩ.
При головке плода, располагающейся низко, вводится ложка АЩ, одноименная позиции головки плода (в соответствии виду вставления), прилегающей к задней поверхности матки, и движением кпереди вместе с давлением на дно матки через переднюю брюшную стенку головка плода выводится через разрез матки и передней брюшной стенки.
При головке плода, находящейся выше уровня разреза матки, следует использовать щипцы Киллянда или прямые щипцы с более подвижным замком. Ложки АЩ накладываются на височно-скуловые области головки плода по направлению от затылка к подбородку перед ушными раковинами, при этом ассистент фиксирует подвижную головку плода, щипцы замыкаются в замке, головка плода подводится к области разреза на матке и выводится через разрез на матке и передней брюшной стенке.
Наложение щипцов на последующую головку при родах в тазовом предлежании (ШВ) (проводится в исключительных ситуациях) [14].
Показания:
1) неэффективность ручных приемов извлечения головки (Мориса-Левре и др.).
Техника:
1) обернуть тельце ребенка пеленкой;
2) ложки щипцов располагают в поперечном размере. Ложки вводят как и при затылочных предлежаниях выходных щипцов;
3) при введении левой ложки, тельце ребенка отводят вправо, при введении правой - наоборот;
4) при переднем виде - тракции кзади и книзу (пока не образуется точка фиксации под лоном), потом кпереди.
Осложнения при операции наложения АЩ [8]
1. Вертикальное и горизонтальное соскальзывание ложек щипцов.
2. Повреждение мягких тканей родового канала и смежных органов: шейки матки, влагалища, промежности, прямой кишки, мочевого пузыря. Возможен разрыв матки.
3. Разрыв лонного сочленения.
4. Повреждения у плода: ссадины мягких тканей головки плода, кефалогематомы, подапоневротическая гематома, перелом костей черепа, повреждения лицевого нерва.
5. Дистодия плечиков.
6. Нарушения мочеиспускания у родильницы.
! Контроль диуреза в послеоперационный период после операции акушерских щипцов при влагалищных родах обязателен (особенно у женщин с регионарной анестезией).
! При задержке мочеиспускания (атония мочевого пузыря) - контроль диуреза и остаточной мочи с последующим медикаментозным и физиотерапевтическим лечением (уровень доказательности 2).
Наложение АЩ считается неудачным при [9]:
1. Головка плода при каждой тракции не продвигается вперед
2. Плод не рождается после трех тракций при отсутствии его опускания или спустя 30 минут от начала операции. Не продолжайте процедуру, если нет опускания при каждой тракции.
3. Каждое наложение щипцов следует рассматривать как попытку.
4. Если не удается произвести родоразрешение наложением типцов, необходимо провести кесарево сечение. Симфизотомия не является выходом из ситуации.
Причинами неудач при операции наложения АЩ являются [8]
1. Нераспознанное выраженное клиническое несоответствие размеров таза матери и головки плода.
2. Неправильное определение характера вставления головки плода и высоты ее положения в малом тазу.
3. Неверное расположение ложек на головке плода.
4. неправильное направление тракций при выполнении операции.
5. Тракции при незамкнутом замке щипцов.
ВАКУУМ ЭКСТРАКЦИЯ ПЛОДА [13]
Устройство вакуум-экстрактора (ВЭ).
Основными элементами одноразового вакуум-экстрактора являются:
- пластиковая чашечка одноразового использования и связанный с ней тросик, ручной отсос для создания отрицательного давления, шкала индикатора разряжения и кнопка сброса отрицательного давления.
- на тросике - градуировка в сантиметрах (см), что позволяет оценить высоту стояния головки плода в полости малого таза.
- "6 см" - головка плода в плоскости выхода малого таза.
- "11 см" - головка плода в широкой части полости малого таза.
В практике используются и ВЭ многоразового применения - ВЭ Мальстрема. Аппарат снабжен комплектом металлических чашечек (колпачков), различающихся диаметром и вакуумметром для создания отрицательного давления. Имеются модификации чашечек (G.C.Bird), которые выбираются в зависимости от положения головки плода в родовом канале.
Перед применением необходимо протестировать чашечку ВЭ прикладыванием к ладонной поверхности руки хирурга с созданием разряжения.
Показания к использованию ВЭП
1. Выявление признаков внутриутробного страдания плода или нарастание их тяжести во втором периоде родов [17].
2. Острая гипоксия плода при головке плода находящейся в выходе малого таза [17].
3. Слабость родовой деятельности во 2-ом периоде родов (Во II периоде обычно головка плода проходит каждую плоскость малого таза не более чем за 30-40 минут у первородящих и 20-30 минут - у повторнородящих. Если в течение 1 часа у первородящих отсутствует динамика продвижения головки по родовым путям, то течение родов следует признать неудовлетворительным. Общая длительность 2 периода родов у первородящих не должна превышать 3 часа и 2 часа у повторнородящих [9]
4. Запланированное укорочение 2-го периода родов при наличии экстрагенитальной патологии, когда длительные и сильные потуги противопоказаны [17].
5. Низкое поперечное стояние стреловидного шва [17].
6. Асинклитическое вставление головки плода, препятствующем нормальному течению родов [17].
7. Выведение головки плода при операции кесарева сечения. [17]
Подготовка к операции ВЭП
Подготовка к операции ВЭП такая же, как и при наложении акушерских щипцов.
Вопрос о рассечении промежности (см. раздел "Акушерские щипцы") <5>.
--------------------------------
<5> Сопротивление мягких тканей промежности обеспечивают дополнительную фиксацию чашечки ВЭ, и способствуют более естественному процессу прохождения головки по родовому каналу за счет ее сгибания и вращения.
Обезболивание ВЭП [17]
Проведение ВЭП не требует проведения анестезиологического пособия, так как в процессе оперативных родов значимо не нарушается биомеханизм родов, не увеличиваются размеры, рождающейся головки плода. Кроме того, роженица должна активно участвовать в процессе родов, поэтому анестезиологическое пособие нежелательно.
Техника выполнения операции ВЭП. [13].
1. После уточнения акушерской ситуации, врач двумя пальцами смещает вниз заднюю спайку, открывая вход во влагалище, берет чашечку ВЭ "как писчее перо" и вводит в родовой канал внутренней стороной к головке плода.
2. Чашечка ВЭ устанавливается таким образом, что стреловидный шов делит ее пополам. Расстояние между краем чашечки ВЭ и задним краем большого родничка должно составлять около 3 см (или 2 см кпереди от малого родничка) Таким образом, центр чашечки прибора располагается в области проводной точки головки плода (при переднем виде затылочного предлежания), что позволяет совмещать направление тракций с проводной осью малого таза, сохранять сгибание головки и синклитизм, а значит, гарантировать рождение головки плода с соблюдением биомеханизма родов.
2. Правой рукой необходимо создать разряжение в системе ВЭ - граница между зеленой и красной зонами шкалы индикатора разряжения, что соответствует 500-600 мм рт.ст.
3. Перед началом тракций необходимо убедиться, что под чашечку ВЭ не попали мягкие ткани родового канала.
5. Направление тракций осуществляется в соответствии с кривизной таза и биомеханизмом родов. Количество тракций зависит от высоты положения головки. В 76-96% случаев достаточно 4 потуг. Продолжительность операции не должна превышать 20 минут.
- Положение рук врача: тянущая рука - концевые фаланги 2-х или 4-х пальцев на ручке ВЭ (2 пальца, когда головка находится в выходе малого таза, 4 - когда головка в полости малого таза), предплечье руки является как бы продолжением "тросика", соединяющего чашечку ВЭ и рукоятку прибора. Концевые фаланги пальцев контролирующей руки находятся: большой палец - на чашечке прибора, указательный - на головке плода рядом с краем чашечки ВЭ, пальцы почти параллельны.
- Задачи "тянущей руки": совершение тракций в момент потуги, соблюдение направления тракций;
- Задачи "контролирующей руки": оценивать поступательное движение головки плода, предотвращать соскальзывание чашечки прибора - большой палец прижимает чашечку к головке, нивелируя силу тракций, соблюдение осевого направления тракций, контроль поворота головки по мере поступательного движения ее по родовому каналу.
- Определение направления тракций: это перпендикуляр из центра плоскости большого сегмента головки плода к плоскости таза, которую предстоит преодолеть. Для благополучного исхода операции важное значение имеет правильный выбор тракций в соответствии с биомеханизмом родов.
! Направление всех тракций проводится относительно вертикально стоящей женщины.
Тракции при головке плода, находящейся в широкой части полости малого таза: - при переднем виде затылочного предлежания - кзади до проведения плоскости большого сегмента головки через плоскость узкой части полости малого таза, книзу до подведения подзатылочной ямки головки плода - к точке фиксации - нижнему краю симфиза и кпереди, разгибая головку плода и способствуя ее прорезыванию.
Тракции при головке плода, находящейся в узкой части полости малого таза: кзади, учитывая, что седалищные ости - поперечный диаметр полости располагаются несколько выше продольного диаметра полости - расстоянию от нижнего края симфиза до крестцово-копчикового сочленения, далее книзу, что способствует опусканию головки плода до момента, когда при переднем виде затылочного предлежания подзатылочная ямка головки плода будет касаться нижнего края симфиза и кпереди, разгибая головку плода и способствуя ее прорезыванию.
Тракции при головке плода, находящейся в полости выхода малого таза в переднем виде затылочного предлежания: если подзатылочная ямка головки плода находится на уровне нижнего края симфиза, то только кпереди, разгибая головку плода и способствуя ее прорезыванию, если подзатылочная ямка находится чуть выше нижнего края симфиза, то направление тракций книзу будет способствовать опусканию головки плода с последующим переходом на тракции кпереди.
Тракции при головке плода, находящейся в полости выхода малого таза в заднем виде затылочного предлежания; внутренний поворот головки завершен. Головка плода находится на тазовом дне. Стреловидный шов - в прямом размере выхода, малый родничок располагается у копчика, задний угол большого родничка - под лоном; малый родничок расположен ниже большого. Тракции производят книзу до тех пор, пока передний край большого родничка не будет соприкасаться с нижним краем донного сочленения (первая точка фиксации). Затем делают тракции кпереди до фиксации области подзатылочной ямки у верхушки копчика (вторая точка фиксации). После этого кзади, происходит разгибание головки и рождение из-под лонного сочленения лба, лица и подбородка плода.
Тракции при переднеголовном предлежании, если большой сегмент головки плода находится в широкой части полости малого таза: кзади до подведения середины лба головки плода к нижнему краю симфиза, резко кпереди до подведения затылочного бугра головки плода к области крестцово-копчивового сочленения, книзу и кзади, способствуя разгибанию головки плода и ее прорезыванию через мягкие ткани промежности.
7. После рождения головки плода чашечка снимается нажатием на кнопку сброса давления, рождение туловища происходит обычными акушерскими приемами.
Признаки успеха проводимой операции ВЭП:
1. Поступательное движение головки плода по родовому каналу.
2. Сгибание головки и самопроизвольная коррекция асинклитизма.
3. Самопроизвольный поворот головки в соответствии с биомеханизмом родов.
Характеристика стандартной операции ВЭП [17].
1. Количество тракций - 3-6.
2. Случаев соскальзывания чашечки - не более 2.
3. Обязательное продвижение головки плода при первой или второй тракциях, поворот головки плода согласно биомеханизму родов.
4. Продолжительность операции не более 20 минут.
5. Равномерное потягивание за ручку прибора во время потуги без качательных движений.
Осложнения операции ВЭП [13].
1. Повреждения у плода: мягких тканей головки плода, кефалогематома, подапоневротическая гематома.
2. Дистоция плечиков.
3. Нарушение мочеиспускания у родильницы.
4. Гематомы и разрывы мягких тканей родового канала.
Причины осложнений при ВЭП
1. Неправильное расположение чашечки на головке плода.
2. Неверное направление тракций.
3. Сильные тракции.
4. Карательные движения во время выполнения операции.
Показания к прекращению операции ВЭП
1. Если при двух тракциях нет поступательного движения плода.
2. Если общее время тракций превышает 20 мин.
3. Если "соскальзывание" чашечки произошло более 2 раз.
4. При возникновении затруднений.
При неудавшейся попытке ВЭП и живом плоде, роды возможно закончить:
- Путем операции кесарева сечения.
- Путем операции наложения акушерских щипцов (при отсутствии клинического несоответствия между головкой плода и тазом матери).
- Через естественные родовые пути (когда вакуум-экстрактор был применен в связи со слабостью родовой деятельности).
ВЭП при кесаревом сечении
Показания:
1. При плановых операциях для низведения головки плода, когда разрез стенки матки находится ниже, чем головка плода.
2. При экстраперитонеальном КС, когда затруднено выведение головки плода.
Техника выполнение операции ВЭП ПРИ кесаревом сечении.
1. Определяется положение головки плода.
Запрещается установка чашечки на лицо к ухо плода!
- Если головка располагается высоко, чашечка устанавливается над затылком.
- Если головка опустилась низко, головка подтягивается вверх рукой вдоль разреза на матке, чашечка устанавливается над затылком.
2. Создается стандартное разряжение.
3. Извлечение головки плода через разрез на матке.
4. После рождения головки необходимо сбросить разряжение с помощью клапана на устройстве и снять чашечку, прежде чем продолжать обычное извлечение плечиков и туловища.
ДИСТОЦИЯ ПЛЕЧИКОВ ПЛОДА [11]
Состояние, при котором головка плода родилась, а плечевой пояс плода не может родиться самопроизвольно или с помощью нескольких нисходящих тракций. Это происходит вследствие задержки одного или, реже, двух плечиков над лобковой костью (Монро Керр Оперативное акушерство). В виду того, что диагноз субъективен, частота данной патологии колеблется от 1:50 до 1:500 родов в головном предлежании.
Предрасполагающие факторы:
1) Во время беременности: макросомия, переношенная беременность, патологическая прибавка веса матери во время беременности, диабетическая фетопатия, а также многорожавшие [10]. В основе несоответствие размеров плечевого пояса максимальному (поперечному) размеру плоскости входа в малый таз матери.
2) Индукция родов [10]. В родах: эпидуральная анестезия, затяжной конец первого или второго периода родов, раннее растуживание пациентки, чрезмерные тракции за головку, наложение полостных щипцов или вакуум-экстрактора <6> [10].
--------------------------------
<6> Следует помнить о повторной дистоции плечиков. Частота может достигать 16,7%. Если в первых родах дистоция плечиков была осложнена повреждением плечевого сплетения или другими травмами, методом родоразрешения является кесарево сечение.
3) Дистоция плечиков в анамнезе увеличивает риск повторной дистоции плечиков с 1 до 25% [10, 11].
Можно ли прогнозировать дистоцию плечиков накануне родов? [10, 11]
1) Прогнозировать дистоцию плечиков не представляется возможным (Уровень доказательности В):
2) Вес плода 4000-4500 г без диабетической фетопатии не является показанием для кесарева сечения для профилактики дистоции плечиков (Уровень доказательности С).
3) Рандомизированные исследования не показали зависимости между частотой развития дистоции плечиков в родах при весе плода 4000 И 4500 г (3,7 и 4,3%). Наоборот, при массе плода весом 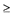 4500 дистоция не развивается, в то время как большинство случаев дистоции развивается при массе до 4000 г (Уровень доказательности С).
4500 дистоция не развивается, в то время как большинство случаев дистоции развивается при массе до 4000 г (Уровень доказательности С).
4) Сегодня наиболее приемлемыми критериями для выбора способа родоразрешения путем кесарева сечения для профилактики дистоции плечиков является: макросомия плода 4500 и более (уровень доказательности D).
5) Индукция родов для профилактики дистоции плечиков также не рекомендуется (Уровень доказательности В).
Патофизиология [10]
Наибольшим размером плоскости входа в малый таз является поперечный. В норме стреловидный шов головки входит в таз в поперечном размере и заднее плечико опускается в таз. Переднее плечико локализуется в области внутреннего обтураторного отверстия. Если акромиальный размер большой, то переднее плечико останавливается над лобковой костью.
Клиника:
1) Головка родилась, но наружный поворот ее не происходит;
2) Шея плода не визуализируется, головка зажата промежностью - "симптом черепахи";
3) Личико плода багровеет в виду того, что ребенок не может сделать вдох, так как грудная клетка зажата в тазовом кольце, а матка вследствие рождения головки сокращается, что вызывает снижение или прекращение кровотока в межворсинчатом пространстве.
Осложнения [9]
Со стороны плода:
1) асфиксия (развивается в течение 4-5 минут);
2) повреждение плечевого сплетения (5-15%). Чаще по типу Эрба-Дюшена, затрагивающая корешки С5-6. Реже - всего плечевого сплетения и тогда развивается паралич ручки. Частота инвадизации 5-50%.
3) переломы (15% случаев). Как правило, это перелом ключицы. Перелом плечевой кости не превышает 1%.
Со стороны матери:
1) разрывы родовых путей;
2) послеродовые кровотечения в следствие атонии матки.
Тактика лечения: [10]
1) Вызов ассистента.
2) Возможна инфильтрационная анестезия или ингаляционное обезболивание.
3) Вопрос об эпизиотомии дискутабелен, так как дистоция плечиков не является следствием рестрикции мягких тканей.
Приемы [7]
1). Прием Мак Робертса (с давлением над лоном матери или без-) должен быть использован первым [3, 10, 7]. Наиболее приемлем в простоте исполнения, однако эффективность не превышает 25% <8>.
--------------------------------
<7> Эффективность всех трех приемов (Мак Робертса, Вудса, рождение задней ручки) может достигать 79-94,6% [12, 11, 13].
<8> Достаточно сказать, что эффективность каждого маневра не превышает 60%, и только в сочетании всех трех способов дает высокие результаты извлечения плода.
Описание метода: привести согнутые в коленях и тазобедренных суставах ноги роженицы к грудной клетке. Прием отклоняет лобковый симфиз кпереди и выпрямляет пояснично-крестцовый угол, плоскость входа в малый таз становится перпендикулярно изгоняющим родовым силам. Этим приемом заднее плечико может соскользнуть вниз ниже крестца, что может помочь сместить фиксированное переднее плечико.
Повреждение плечевого сплетения плода может достигать 7,8% случаев и в 3,9% случаев может иметь место перелом ключицы плода. Прием эффективен при дистоции средней и легкой степени тяжести и должен быть использован как прием первого ряда.
! Давление на дно матки запрещено, так как это может только усугубить вклинение плечиков.
2) Наружный прием надавливания на переднее плечико над лоном со стороны лопаток плода. Прием одновременно с приемом Мак Робертса помогает перевести переднее плечико в косой размер.
3) Внутренний прием Rubin - также, как и предыдущий прием преследует цель перевести переднее плечико в косой размер, но со стороны влагалища. Акушер вводит два пальца со стороны боковой стенки влагалища со стороны спинки плода, находит передние лопатку и плечико плода и давлением в области подмышечной ямки и лопатки плода пытается перевести переднее плечико в косой размер
4) Прием рождения задней ручки. Можно попытаться двумя пальцами, введенными во влагалище, найти локтевой сгиб задней ручки и за предплечье вывести ручку. После рождения ручки межакромальный размер уменьшается. Этот прием вызывает частые переломы ключицы и плечевой кости. Частота переломов плеча может достигать 12,7%, однако, плод всегда рождается, а переломы хорошо заживают [11].
5) Прием винта Вудса - двумя пальцами правой руки находят заднее плечико, его переднюю поверхность в области подмышечной ямки. Левой руки надавливают на тазовый конец плода в области дна матки, а правой совершают движения против часовой стрелки. Заднее плечико всегда подвижно, а переднее переходит в поперечный или косой размер. Можно осуществить поворот на 180 градусов.
6) Можно использовать два внутренних приема одновременно: Вудса и внутренний Rubin.
7) Прием "на четвереньках". Подвижность крестцово-подвздошных суставов может увеличить прямой размер входа в малый таз на 2 см.
! Последующие приемы являются приемами третьего порядка и преследуют цель предотвратить материнскую заболеваемость и смертность.
Только при неэффективности предыдущих методов.
8) Кесарево сечение в нижнем маточном сегменте может быть использовано в исключительно редких случаях: наличие живого плода в сочетании с билатеральной дистоцией плечиков и неэффективностью вправления головки.
9) Симфизиотомия - как альтернатива кесареву сечению. Выполняется крайне редко.
10) Клейдотомия - вынужденное рассечение ключицы плода на мертвом плоде или пороках, несовместимый с жизнью. В исключительных случаях, может быть применена при живом плоде для уменьшения размеров плечевого пояса, облегчая рождение.
Приложение N 1
Протокол операции "наложение акушерских щипцов"
Дата операции ________________
Время операции: начало ___________ окончание ____________.
Показания:
Условия:
Обезболивание (подчеркнуть): инфильтрационная анестезия, перидуральная анестезия, спинальная анестезия, внутривенный наркоз, общая анестезия с ИВЛ.
Ход операции: в асептических условиях на головку плода, находящуюся в плоскости узкой/ выхода/ полости малого теза, определены анатомические ориентиры.
Согласно трем тройным правилам наложены ложки щипцов модели Симпсона-Феноменова/Киллянда/прямых щипцов.
После замыкания замка щипцов и проведения пробной тракции, тракциями непрерывными/в режиме потуг; небольшой/средней/значительной силы; без затруднений/с затруднениями; кзади, книзу, кпереди головка плода проведена плоскостью большого сегмента через мягкие ткани промежности.
Выполнена правосторонняя медиолатеральная эпизиотомия/перинеотомия.
Ложки щипцов сняты и головка плода выведена ручными приемами
В ... час ... мин родилась/ся живая/ой, доношенная/ый, недоношенная/ый девочка/мальчик без видимых пороков развития, весом ____________ г, ростом ________ см. Пуповина пересечена между двумя зажимами. Оценка по шкале Апгар на 1 минуте _________ баллов, на 5 минуте ________баллов. Следы от ложек АЩ расположены на ______________. Ребенок передан неонатологу.
Профилактика кровотечения:
Дополнительные особенности операции:
Хирург:
Ассистент:
Акушерка:
Анестезиолог:
Приложение N 2
Протокола операции: "Вакуум-экстракция плода"
Дата операции ____________
Время операции: начало ___________ окончание ___________.
Показания:
Условия:
Обезболивание (подчеркнуть): без анестезии, инфильтрационная анестезия, перидуральная анестезия, спинальная анестезия.
Ход операции: в асептических условиях на головку, находящуюся в __________________ части полости малого таза (наложена чашечка вакуум-экстрактора модели ____________________ на 3 см кзади от большого родничка.
Создано отрицательное давление 300-600 мм.рт.ст.
В режиме потуг тракциями (N ___________) средней силы кзади/вниз/кпереди, без затруднений/с затруднениями головка плода выведена до теменных бугров.
Выполнена правосторонняя медиолатеральная эпизиотомия/перинеотомия.
Профилактика кровотечения ___________________________________________
Чашечка вакуум экстрактора снята и ручными приемами выведена головка плода.
В _______ час ________ мин родилась/ся живая/ой, доношенная/ый, недоношенная/ый девочка/мальчик без видимых пороков развития, весом ______ г, ростом ________ см.
Пуповина пересечена между двумя зажимами. Оценка по шкале Апгар на 1 минуте _______ баллов, на 5 минуте ________ баллов.
След от чашечки ВЭ расположен на ________________________
Ребенок передан неонатологу.
Дополнительные особенности операции:
Хирург:
Ассистент:
Акушерка:
Анестезиолог:
Приложение N 3
АНАТОМИЧЕСКИЕ ОРИЕНТИРЫ ТАЗА МАТЕРИ
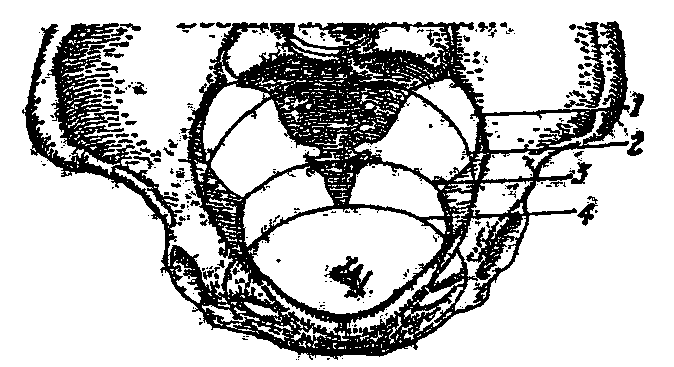
Плоскость входа в малый таз характеризуется следующими размерами (рис. 2, табл. 1):
- прямой - от лонного бугорка одноименного сочленения до мыса первого крестцового позвонка (11 см);
- поперечный - две наиболее удаленные точки на безымянной линии на правой и левой сторонах (13 см);
- два косых размера от крестцово-подвздошных сочленений до синхондроза между подвздошной и лонной костью противоположной стороны (12 см).
Плоскость широкой части малого таза:
- прямой размер - от середины симфиза до соединения 2-го и 3-его крестцовых позвонков (12,5 см);
- поперечный размер - между вершинами вертлужных впадин (12,5 см)
Плоскость узкой части полости малого таза:
- поперечный размер - межостистый, который является наименьшим в костном тазу (10,5 см);
- прямой размер - от заднего края нижней части симфиза до крестцово-копчикового сочленения (11 см)
Плоскость выхода малого таза:
- прямой - от нижнего края симфиза до крестцово-копчикового сочленения (9,5 см размер увеличивается до 11,5 см при подвижном крестцово-копчиковом сочленении);
- поперечный - между внутренними поверхностями седалищных бугров (11 см).
Рис. 1
Женский таз. Вид сверху. Видны плоскости малого таза.
1 - плоскость входа в малый таз (проходит
через верхне-внутренний край лонной дуги,
через терминальные линии и вершину мыса); 2 - плоскость
широкой части таза; 3 - плоскость узкой части;
4 - плоскость выхода (проходит через нижний край лонной
дуги, по бокам - через внутренние поверхности седалищных
бугров и сзади - через верхушку копчика).
Таблица 1
|
Плоскости таза
|
Размеры, см
|
||
|
прямой
|
поперечный
|
косой
|
|
|
Вход в таз
|
11
|
13-13,5
|
12-12,5
|
|
Широкая часть полости таза
|
12,5
|
12,5
|
13 (условно)
|
|
Узкая часть полости таза
|
11-11,5
|
10,5
|
-
|
|
Выход таза
|
9,5-11,5
|
11
|
-
|
! О границах малого таза в понятии "плоскости" можно говорить лишь по отношению к плоскости широкой части малого таза; в остальных плоскостях малого таза прямые и поперечные размеры находятся на разных уровнях.
Наиболее часто затруднения при родоразрешении возникают при прохождении головкой плода плоскости узкой части малого таза (это наименьший размер костного таза, а также в силу различного расположения седалищных остей <9>):
--------------------------------
<9> В тазах мужского типа и плоских (по классификации Колдуэлл, Молой и Д'Эзопо [2]) седалищные ости выступают в просвет малого таза, а в антропоидных тазах они сближены.
Приложение N 4
ТРАКЦИИ ДЛЯ ЩИПЦОВ С ТАЗОВОЙ КРИВИЗНОЙ
а) Тракции по Озиандеру - одна рука (на конце рукоятки щипцов) придает головке поступательное движение, а другая (на замке), надавливая на щипцы сверху, предотвращает приближение головки к симфизу, придавая ей направление, совпадающее с проводной осью таза;
б) Тракции по Н.А.Цовьянову - второй и третий пальцы обеих рук захватывают на уровне крючков Буша из-под рукояток щипцов наружную и верхнюю поверхности сомкнутых рукояток. Средние фаланги указательных пальцев располагаются на наружных поверхностях рукояток, концевые фаланги - на верхних поверхностях сомкнутых рукояток. Крючки Буша проходят между основными фалангами указательных и средних пальцев, ногтевые фаланги пальцев правой руки ложатся на верхнюю поверхность левой ложки и наоборот. Согнутые четвертый и пятый пальцы захватывают сверху отходящие от замка параллельные ветви щипцов. Большие пальцы рук мякотью ногтевых фаланг упираются в среднюю треть нижней поверхности рукояток. Нормальное продвижение головки плода по проводной оси малого таза обеспечивается давлением четвертым и пятым пальцами на верхнюю поверхность ветвей щипцов и большими пальцами посредством давления на нижнюю поверхность рукояток в направлении снизу-вверх.
ИСПОЛЬЗУЕМАЯ ЛИТЕРАТУРА
1. Neonatal Outcomes Following Failed KIWI Omni Cup Vacuum extraction. D.C.Edgar. Th.F. Basket, D.c. Young, C.M. O'Connel, C.A.Fanning and obstetrics gynecology Can 2012, 34 (7) 620-5.
2. Жордания И.Ф. "О сегментах головки плода и их определение во время родов". Акушерство и гинекология. - 1950 г., N 5 стр. 41-47.
3. Royal College of Obstetricians and Gynaecologists (RCOG). Operative vaginal delivery. London (UK): Royal College of Obstetricians and Gynaecologists (RCOG); 2011 Jan. 19 p. (Green-top guideline; no. 26).
4. SCOC Vaginal Delivery Breech Presentation/ SOGC CLINICAL PRACTIC EGUIDELINE/ No. 226, June 2009.
5. Протокол "Оказание медицинской помощи при самопроизвольных родах в затылочном предлежании (без осложнений) и в послеродовом периоде. М, 2014.
6. GUIDELINES FOR OPERATIVE VAGINAL BIRTH. ОGСCLINIСALPRACTICEGUIDELINES. No. 148, August 2004; J Obstet Gynaecol Can 2004;26(8):747-53.
7. Т.Ф.Баскетт, Э.А.Калдер и др. Оперативное акушерство Монро Керра // Москва 2010, с. 378 стр.
8. А.В.Ланковиц "Операция наложения акушерских щипцов" Медгиз, 1956 г.
9. Оказание помощи при осложненном течении беременности и родов. Руководство для врачей и акушерок, ВОЗ, 2000.
10. Shoulder dystocia. ACOG, N 40, 2012.
11. Shoulder Dystocia. Green-top Guideline No. 42, Green-top Guideline No. 42. 2012.
12. Shoulder dystocia and umbilical cord prolapsed. Chapter feedback Report/2012.
13. Operative vaginal delivery Green-top Guideline No. 26 January 2011 NHS Evidence - provided by NICE www.evidence.nhs.uk.
14. ACOG Practice Bulletin No. 154: Operative Vaginal Delivery. Committee on Practice Bulletins-Obstetrics., Obstet Gynecol. 2015 Nov;126(5):e 56-65. doi:10.1097/AOG.0000000000001147.
15. В.И.Бодяжина, К.Н.Жмакин. "Акушерство". Изд. 2. Москва. "Медицина". 1979. 534 стр.
16. М.С.Малиновский. "Оперативное акушерство". Москва. "Медгиз", 1955. 455 стр.
17. В.А.Петрухин, К.Н.Ахвледиани, Л.С.Логутова, Н.М.Иванкова, А.П.Мельников, М.А.Чечнева, Н.Ф.Башакин, Т.С.Коваленко, Т.В.Реброва. Вакуум-экстракция плода в современном акушерстве. "Российский вестник акушера-гинеколога". 2013 г. том 13 N 6 стр. 53-59.