См. Документы Федерального медико-биологического агентства
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ФЕДЕРАЛЬНОЕ МЕДИКО-БИОЛОГИЧЕСКОЕ АГЕНТСТВО
ПИСЬМО
от 5 ноября 2019 г. N 32-024/758
О НАПРАВЛЕНИИ РЕКОМЕНДАЦИЙ
В рамках реализации приказа ФМБА России от 16.09.2019 N 166 "Об организации мониторинга за состоянием заболеваемости внебольничными пневмониями среди населения, подлежащего обслуживанию ФМБА России", и в связи с регистрацией очагов внебольничной пневмонии микоплазменной этиологии в детских организованных коллективах на территориях, подлежащих обслуживанию ФМБА России, а так же в целях своевременного проведения комплекса профилактических и противоэпидемических мероприятий среди заболевших и контактных лиц, направляю для использования в работе информационное письмо, подготовленное специалистами ФГБУ ДНКЦИБ ФМБА России.
Обращаю внимание на неукоснительное исполнение требований санитарно-эпидемиологических правил СП 3.1.2.3116-13 "Профилактика внебольничных пневмоний", в части своевременного проведения противоэпидемических мероприятий.
В.В.РОМАНОВ
ИНФОРМАЦИОННОЕ ПИСЬМО
КЛИНИКО-ДИАГНОСТИЧЕСКИЕ АСПЕКТЫ
МИКОПЛАЗМЕННОЙ ИНФЕКЦИИ В ОЧАГАХ. ЛЕЧЕНИЕ, ПРОФИЛАКТИКА
Этиология. Микоплазмы - бактерии, относящиеся к семейству Mycoplasmataceae, роду Mycoplasma. Описано более 70 видов микоплазм, как сапрофитных, обитающих в окружающей среде (почве, сточных водах), так и патогенных для человека и животных. Человек является хозяином нескольких видов микоплазм: M.pneumoniae, M.fermentans, M.hominis, M.genitalium, M.lipophilum, M.faucium, M.primatum, M.salivarium, M.buccale, M.orale, M.incognitus, Ureaplasma urealyticum. Микопламы - плеоморфные подвижные факультативные анаэробы, лишенные клеточной стенки. Микроорганизм состоит из нуклеотида, представленного ДНК и РНК, рибосомы и трехслойной мембраны. Микоплазмы лишены компонентов клеточной стенки:  кислоты и мукопептидного комплекса, что обусловливает их полиморфизм (форма кольца, гранулы, сферического тела). Микоплазмы могут существовать не только вне, но и внутри клеток, что позволяет им ускользать от механизмов иммунной защиты организма. Микоплазмы могут расти как на плотных питательных средах, так и на куриных эмбрионах. Они грамотрицательны, окрашиваются по Романовскому и другими красителями.
кислоты и мукопептидного комплекса, что обусловливает их полиморфизм (форма кольца, гранулы, сферического тела). Микоплазмы могут существовать не только вне, но и внутри клеток, что позволяет им ускользать от механизмов иммунной защиты организма. Микоплазмы могут расти как на плотных питательных средах, так и на куриных эмбрионах. Они грамотрицательны, окрашиваются по Романовскому и другими красителями.
Микоплазмы неустойчивы во внешней среде, разрушаются под действием температуры, замораживания, ультрафиолета, ультразвука, а также современных моющих и дезинфицирующих средств.
Эпидемиология. Источником инфекции являются больные острыми и хроническими формами микоплазмоза, а также носители микоплазм. Механизм передачи: капельный, контактный. Пути передачи - воздушно-капельный, половой, вертикальный (трансплацентарный или интранатальный).
Респираторный микоплазмоз, вызываемый M. pneumoniae и передающийся воздушно-капельным путем, составляет от 7% до 21% в структуре острых респираторных заболеваний, занимая 5 место среди болезней органов дыхания. В структуре пневмоний микоплазменная инфекция составляет до 48%, особенно в период сезонного подъема заболеваемости острыми респираторными инфекциями, когда число заболевших респираторным микоплазмозом также увеличивается. Описаны единичные случаи летальных исходов от тяжелых микоплазменных пневмоний.
Для микоплазменной инфекции характерно периодическое повышение заболеваемости с интервалом 3 - 5 лет.
Для передачи возбудителя требуется довольно тесный и длительный контакт, поэтому респираторный микоплазмоз особенно распространен в закрытых коллективах.
Микоплазма обнаруживается в носоглоточной слизи в течение 8 недель и более от начала заболевания даже при наличии специфических антител в сыворотке крови и клинически эффективной антибиотикотерапии.
В закрытых учреждениях эпидемический процесс может затягиваться от 8 - 9 недель до 5 - 6 месяцев и более.
Клиническая картина приобретенной микоплазменной инфекции с поражением респираторного тракта.
По Международной классификации болезней 10-го пересмотра заболевания, этиологическим фактором которых выступает M. pneumoniae, шифруются под следующими кодами:
J15.7 Пневмония, вызванная Mycoplasma pneumoniae;
J20.0 Острый бронхит, вызванный Mycoplasma pneumoniae;
B96.0 Mycoplasma pneumoniae как причина болезней, классифицированных в других рубриках.
Инкубационный период при микоплазменной инфекции у детей составляет от 3 дней до 4 недель, средняя продолжительность 7 - 14 дней.
Микоплазмоз верхних дыхательных путей. Начало заболевания чаще постепенное, реже - острое. Синдром интоксикации выражен слабо, лихорадка субфебрильная в течение 7 - 10 дней. При остром начале возможна кратковременная фебрильная лихорадка с длительным субфебрилитетом до 10 - 12 дней. Катаральный синдром в виде острого назофарингита, конъюнктивита. Характерны легкая гиперемия лица, инъекция сосудов склер. У детей раннего возраста нередко отмечают коклюшеподобный кашель, периодически заканчивающийся рвотой. У больных также выявляют кратковременные и умеренно выраженные синдромы: лимфаденопатия (преимущественно шейной и подмышечной группы), умеренная гепатомегалия, возможен диспептический синдром: тошнота, рвота, боли в животе, диарея. Течение заболевания преимущественно гладкое.
Микоплазменная пневмония. Начало чаще острое, но бывает и постепенное. Характерна фебрильная лихорадка в течение 3 - 10 дней, после чего может отмечаться длительный (до 1 мес) субфебрилитет. Характерно несоответствие высокой лихорадки умеренно выраженному синдрому интоксикации. Для катарального синдрома типичны проявления фарингита, конъюнктивита, ринита. Кашель в начале заболевания сухой, затем становится влажным, с отхождением небольшого количества вязкой мокроты (коклюшеподобный), сохраняется длительно (до 1 месяца). С 5 - 7 суток больные могут жаловаться на боли в грудной клетке. Данные физикального исследования часто скудные: аускультативно выслушиваются непостоянные разнокалиберные влажные хрипы. В ряде случаев возможно развитие бронхообструктивного синдрома. Для моноинфекции не характерны симптомы дыхательной недостаточности. В каждом пятом - седьмом случае пневмония диагностируется только рентгенологически. На рентгенограмме органов грудной клетки характерны интерстициальные изменения с усилением сосудистого и бронхолегочного рисунка и развитием интерстициального отека. Наряду с интерстициальными отмечают очаговые и долевые пневмонии. Могут наблюдаться и перибронхиальные уплотнения, сегментарные и субсегментарные ателектазы. Часто наблюдается реакция в виде утолщения костальной и межкостальной плевры. У детей в возрасте 1 - 5 лет почти в половине случаев отмечают увеличение медиастинальных лимфатических узлов. У больных часто описывают генерализованную лимфаденопатию, выраженную гепатоспленомегалию. Размеры печени существенно увеличиваются к концу первой недели заболевания у половины больных, селезенки - у каждого пятого.
Выделяют легкую, среднетяжелую и тяжелую степени тяжести микоплазменной инфекции.
К легкой степени тяжести, как правило, относится микоплазмоз верхних дыхательных путей (назофарингит).
Среднетяжелая степень тяжести часто проявляется бронхообструктивным синдромом или неосложненной формой пневмонии (интерстициальной, очаговой).
Тяжелая степень тяжести характеризуется выраженной и длительной лихорадкой, очагово-сливным или полисегментарным характером поражения легких. Течение микоплазменной инфекции часто затяжное, выздоровление наступает к 22 - 30 суткам заболевания при остром развитии пневмонии и к 40 - 45 суткам при позднем развитии пневмонии (с 7 - 10 дня заболевания). Рентгенологическое разрешение пневмонии, как правило, наступает через 3 - 4 недели. Негладкое течение заболевания может приводить к развитию пневмосклероза, бронхоэктатической болезни.
По течению выделяют гладкое и негладкое, обусловленное развитием осложнений, наслоением сопутствующих заболеваний и обострением хронических инфекций.
Осложнения: пневмосклероз, бронхоэктатическая болезнь, плеврит, пневмоторакс, острый респираторный дистресс-синдром взрослого типа (ОРДСв), серозный менингит, менингоэнцефалит, полирадикулоневрит (синдром Гийена-Барре), моноартрит (преимущественно крупных суставов), синдром Стивена-Джонсона, синдром Рейтера (поражение сосудистой оболочки глаз, суставов и мочеполовой системы), гемолитическая анемия, тромбоцитопения, миокардит.
Диагностика и дифференциальная диагностика. Микоплазменную этиологию пневмонии можно заподозрить при наличии у больного высокой и длительной лихорадки, сменяющейся субфебрилитетом на фоне умеренно выраженной интоксикации, постепенным вовлечением в патологический процесс участков бронхолегочной системы, диссоциации клинических и рентгенологических данных, характерных поражений глаз (склерит) и гиперемии лица, гепатомегалии или гепатоспленомегалии при отсутствии цитолиза, склонности к затяжному течению заболевания.
Лабораторная диагностика респираторного микоплазмоза основана на прямых методах выявления микоплазм и серологических реакциях определения специфических антител. Бактериологическая диагностика микоплазм в практическом здравоохранении используется редко, так как микоплазмы плохо растут на питательных средах. При поражениях респираторного тракта возбудителя можно выделить из носоглоточной слизи, с задней стенки глотки, из мокроты. Забор клинического материала от больного осуществляется в день обращения и до начала этиотропной терапии. Из прямых методов выявления микоплазм используют ПЦР мазков из ротоглотки, при подозрении на бактериемию исследуют кровь, при поражении ЦНС - ликвор. К экспресс-методам диагностики также относят метод иммунофлюоресценции биологического материала в зависимости от пораженного органа. Возможно использование иммуноцитохимического метода диагностики микоплазм в мазках из ротоглотки или лимфовзвеси. Из серологических методов наиболее часто используют ИФА для выявления специфических иммуноглобулинов класса M и G. Антитела появляются в поздние сроки, отрицательный результат не исключает течение заболевания (IgM к 8 дню выявляют у 35%, к 12 - 14 - у 60%), при отрицательных результатах необходимо повторное определение иммуноглобулинов через 10 - 14 дней
В клиническом анализе крови выявляют незначительно или умеренно выраженный лейкоцитоз, нейтрофилез со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Нередко регистрируют повышение содержания C-реактивного белка и сиаловых кислот, диспротеинемию (повышение уровня альбуминов и снижение 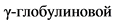 фракции) на фоне снижения общего белка.
фракции) на фоне снижения общего белка.
В случае поступления больного из эпидемического очага внебольничных пневмоний с доказанной этиологией диагноз может быть установлен на основании клинико-эпидемиологического анамнеза без лабораторного подтверждения.
Лечение. В амбулаторных условиях проводят лечение больных с легкими формами респираторного микоплазмоза. Режим может быть полупостельным. Специальной диеты не требуется. Применяются неинвазивные методы введения препаратов.
В стационар направляются, как правило, больные пневмонией, бронхитом, ларинготрахеитом, пациенты с отягощенным преморбидным состоянием и осложненным течением заболевания, а также в случае отсутствия терапевтического эффекта от лечения на дому или по эпидемическим показаниям (при наличии очага заболевания в семье или вспышки в коллективе).
Лечение состоит из специфической (антибактериальные средства), патогенетической и симптоматической терапии (обильное питье, бронхолитические, иммунобиологические, отхаркивающие препараты, комплекс витаминов, жаропонижающие)
Этиотропная терапия включает применение антибактериальных препаратов, проникающих внутриклеточно, т.к. микоплазмы лишены клеточной стенки и являются резистентными к пенициллинам и цефалоспоринам.
В стандартную антибактериальную терапию включают макролиды. Активны в отношении M. pneumoniae "респираторные" фторхинолоны и тетрациклины, но в связи с возрастными ограничениями эти средства в педиатрической практике не используют.
При выборе антибиотика группы макролидов надо учитывать его лекарственную форму (часто определяется возрастом ребенка) и взаимодействие с другими препаратами. Предпочтение следует отдавать детским лекарственным формам (суспензия) антибиотиков группы азалидов (азитромицин) или джозамицину, рокситромицину, кларитромицину (таблица).
Длительность лечения зависит от тяжести и клинического варианта заболевания: при назофарингите, обструктивном бронхите - 5 - 7 дней, при пневмонии - 10 - 14 дней.
Таблица
Антибактериальные препараты, рекомендуемые для лечения микоплазменной инфекции
|
Препарат
|
Суточная доза
|
Кратность введения
|
Путь введения
|
|
Азитромицин
|
5 мг/кг в 1-й день, 10 мг/кг со 2-го дня
|
1 прием
|
внутрь
|
|
Кларитромицин
|
7,5 - 15 мг/кг
|
2 приема
|
внутрь
|
|
Джозамицин
|
30 - 50 мг/кг
|
3 приема
|
внутрь
|
|
Рокситромицин
|
5 - 8 мг/кг
|
2 приема
|
внутрь
|
|
Мидекамицин
|
30 - 50 мг/кг
|
2 - 3 приема
|
внутрь
|
|
Спирамицин
|
150000 - 300000 МЕ\кг
|
2 - 3 приема
|
внутрь,
внутривенно
|
|
Клиндамицин
|
10 - 25 мг/кг
20 - 40 мг/кг
|
3 приема
3 приема
|
внутрь
внутримышечно,
внутривенно
|
Патогенетическая и симптоматическая терапия при микоплазменной инфекции определяется выраженностью клинических проявлений - ринита, фарингита, конъюнктивита, обструктивного бронхита, пневмонии - и не отличается от тактики лечения ОРЗ другой этиологии.
Диспансерное наблюдение и реабилитация. Диспансерному наблюдению у пульмонолога подлежат реконвалесценты микоплазменной пневмонии в течение 1 - 2 мес. Реабилитационные мероприятия включают лечебную физкультуру, массаж грудной клетки, ингаляционную и физиотерапию. В зависимости от тяжести заболевания реабилитационный период составляет от 1 до 3 месяцев.
Профилактика. Специфическая профилактика микоплазменной инфекции не разработана.
Неспецифическая профилактика сходна с профилактикой других острых респираторных инфекций. Актуальны мероприятия, направленные на уменьшение вероятности заражения (разобщение, влажная уборка помещений, проветривание). В педиатрической практике значимость приобретают меры, направленные на повышение резистентности организма.
В очагах микоплазменной инфекции проводится:
- изоляция лиц (детей и взрослых) с признаками инфекций верхних и нижних дыхательных путей до лабораторного подтверждения диагноза;
- медицинское наблюдение за контактными не менее 21 дня, с учетом длительности инкубационного периода;
- заболевания с признаками поражения дыхательных путей любой степени выраженности детей и взрослых, находившихся в очагах, где имели место лабораторно подтвержденные случаи микоплазменной инфекции, могут рассматриваться как эпидемиологически связанные. Заболевшим должна проводиться терапия макролидами до получения результатов этиологического обследования, причем курс антибиотикотерапии должен быть завершен согласно инструкции, независимо от результатов обследования или возможности его проведения.
- антибактериальная терапия макролидами контактных лиц без признаков острого заболевания, соответствующего клиническим проявлениям микоплазменной инфекции, но имеющим лабораторное подтверждение наличия Mycoplasma pneumoniae, должна проводиться в соответствии с инструкциями по применению препаратов;
- контактным лицам в очагах инфекции рекомендовано назначение средств экстренной профилактики из числа иммуномодулирующих средств и/или поливитаминных препаратов.
- организация заключительной дезинфекции с ревизией вентиляционной сети и контролем, усиление режима текущей дезинфекции с применением кварцевания.