МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ОТИТ СРЕДНИЙ ОСТРЫЙ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: H65.0, H65.1, H66.0
Год утверждения (частота пересмотра): 2021
Возрастная категория: Взрослые, Дети
Год окончания действия: 2023
ID: 314
Разработчик клинической рекомендации
- Национальная медицинская ассоциация оториноларингологов
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
ЗОСО - затянувшийся острый средний отит;
КТ - компьютерная томография;
НПВП - нестероидные противовоспалительные препараты;
ОГСО - острый гнойный средний отит;
ОСО - острый средний отит;
ОРВИ - острая респираторная вирусная инфекция;
РОСО - рецидивирующий острый средний отит;
ХГСО - хронический гнойный средний отит;
ЭСО - экссудативный средний отит.
Термины и определения
Острый средний отит - воспалительный процесс, охватывающий все три отдела среднего уха: барабанную полость, клетки сосцевидного отростка, слуховую трубу, проявляющийся одним или несколькими характерными симптомами (боль в ухе, повышение температуры, снижение слуха). В патологический процесс вовлекается только слизистая оболочка указанных полостей.
Рецидивирующий острый средний отит - наличие трех или более отдельных эпизодов ОСО в течение 6 месяцев или 4 и более эпизодов за период 12 месяцев.
Затянувшийся острый средний отит - определяют наличие симптомов воспаления среднего уха в течение 3 - 12 месяцев после одного или двух курсов терапии антибиотиками.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Острый средний отит (ОСО) - воспалительный процесс, охватывающий все три отдела среднего уха: барабанную полость, клетки сосцевидного отростка, слуховую трубу, проявляющийся одним или несколькими характерными симптомами (боль в ухе, повышение температуры, снижение слуха).
ОСО часто встречающееся заболевание во взрослой и детской практике. В первые три года жизни все дети переносят хотя бы один эпизод ОСО, в 50% случаев заболевание носит рецидивирующий характер [4, 7, 8].
У детей при ОСО может отмечаться возбуждение, раздражительность, рвота, понос. Заболевание, как правило, длится не более трех недель, однако возможно развитие затянувшегося или рецидивирующего ОСО, которое может привести к возникновению стойких изменений в среднем ухе и снижению слуха. Рецидивирующее течение острых средних отитов приводит к развитию хронической воспалительной патологии среднего уха, к прогрессирующему понижению слуха, вызывая нарушение формирования речи и общего развития ребенка.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Основным этиологическим фактором возникновения острого среднего отита является воздействие на слизистую оболочку среднего уха бактериального или вирусного агента, часто в условиях измененной реактивности организма. При этом большое значение имеет вид микроба, его патогенные свойства и вирулентность.
В то же время на развитие и характер воспалительного процесса в среднем ухе значительное влияние оказывают анатомо-физиологические особенности строения среднего уха в различных возрастных группах. Они являются предрасполагающими факторами развития острого воспаления и перехода в затяжное и хроническое течение [1, 2, 3].
Основные теории патогенеза острых средних отитов объясняют его развитие дисфункцией слуховой трубы.
Нарушение проходимости слуховой трубы ведет к созданию отрицательного давления в барабанной полости и транссудации жидкости, которая изначально является стерильной, но в связи с нарушением мукоцилиарного очищения среднего уха и присоединения, условно-патогенной факультативно-анаэробной микрофлоры из носоглотки, принимает воспалительный характер.
Таким образом, превалирующим механизмом проникновения инфекции в полость среднего уха является тубогенный - через слуховую трубу. Существуют и другие пути проникновения инфекции в барабанную полость: травматический, менингогенный - ретроградное распространение инфекционного менингококкового воспалительного процесса через водопроводы ушного лабиринта в среднее ухо. Сравнительно редко при инфекционных заболеваниях (сепсис, скарлатина, корь, туберкулез, тиф) встречается гематогенный путь распространения инфекции в среднее ухо.
В условиях воспаления происходит накопление в полостях среднего уха экссудата, вязкость которого имеет тенденцию к увеличению при отсутствии дренирования.
При высоковирулентной инфекции барабанная перепонка может расплавиться ферментами гноя. Через перфорацию, возникшую в барабанной перепонке, отделяемое может эвакуироваться из барабанной полости в наружный слуховой проход.
При маловирулентной инфекции и других благоприятных условиях перфорация не образуется, но экссудат задерживается в барабанной полости. Фактически воздушное пространство среднего уха исчезает. В условиях воспаления, нарушения аэрации, газообмена и дренирования среднего уха нерациональная антибиотикотерапия и иммунные нарушения способствуют переходу острого процесса в вялотекущее воспаление слизистой оболочки (мукозит) среднего уха и развитие хронического секреторного среднего отита [4, 5].
Основными возбудителями острого среднего отита являются Streptococcus pneumoniae и Haemophilus influenzae, а также Moraxella catarrhalis и Streptococcus pyogenes [1, 2, 3, 7]. При этом, необходимо отметить более высокую частоту встречаемости Н. influenzae в сравнении с острым бактериальным синуситом. Учитывая биологические свойства, присущие S. pneumoniae (выработка основного токсина - пневмолизина), для пневмококковой инфекции наиболее характерен реактивный характер течения процесса с выраженными основными симптомами данного заболевания, часто приводящий к развитию осложнений ОСО. Острый гнойный средний отит, вызванный S. pneumoniae, обычно, не имеет тенденции к саморазрешению. Для отита, вызванного гемофильной палочкой, напротив, чаще свойственен субклинический характер течения с отсутствием выраженной клинической симптоматики и при этом с выраженным воздействием на физиологию и морфологию мерцательного эпителия за счет адгезинов и эндотоксина H. influenzae.
ОСО, вызванный Streptococcus pyogenes, встречается в детской практике нечасто (3 - 5%), развивается стремительно с выраженной клинической картиной в виде высокой температуры, быстро возникающей перфорацией барабанной перепонки, респираторных проявлений со стороны верхних и нижних дыхательных путей [1, 2, 3, 14, 15, 16].
Дискутируется также роль Alloiococcus otitidis, чаще встречающегося у детей, наравне с Moraxella catarrhalis. Необходимо помнить, что гемофильная палочка и моракселла являются продуцентами - лактамаз, нивелирующих активность пенициллинов широкого спектра действия (код АТХ: J01CA).
У детей младшей возрастной группы значимым патогеном может быть грамотрицательная флора. Около 20% посевов из барабанной полости оказываются стерильными. Считают, что до 10% ОСО могут быть вызваны вирусами [4].
Спектр возбудителей несколько меняется при затянувшемся остром среднем отите (ЗОСО) и рецидивирующем остром среднем отите (РОСО). При бактериологическом исследовании экссудата после перенесенного от 2 до 6 месяцев назад ОСО H. influenzae выявляется более чем в половине случаев (56 - 64%), S. pneumoniae - всего в 5 - 29% случаев [6].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
20 - 70% респираторных инфекций у взрослых и детей осложняется развитием ОСО. Более 35% детей на первом году жизни переносят ОСО один - два раза, 7 - 8% детей - многократно, в возрасте до 3 лет более 65% детей переносят ОСО один - два раза, а 35% детей - многократно [7]. К трехлетнему возрасту ОСО болеет 71% детей.
Причиной развития сенсоневральной тугоухости у взрослых в 25,5% случаев является перенесенный ранее острый или хронический гнойный средний отит [8].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
H65.0 - Острый средний серозный отит
H65.1 - Другие острые негнойные средние отиты
H66.0 - Острый гнойный средний отит
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Острый средний отит является заболеванием с выраженной стадийностью течения. В соответствии с классификацией В.Т. Пальчуна и соавт. (1997 г.) выделяют 5 стадий течения острого воспаления среднего уха [66]:
- Стадия острого евстахеита.
- Стадия катарального воспаления.
- Доперфоративная стадия гнойного воспаления.
- Постперфоративная стадия гнойного воспаления.
- Репаративная стадия.
По тяжести течения: ОСО может протекать легко или иметь тяжелое течение (таблица 1).
Таблица 1. Критерии степени тяжести ОСО
|
Легкое течение
|
Тяжелое течение
|
|
Отсутствие осложнений
|
Интратемпоральные или внутричерепные (интракраниальные) осложнения ОСО
|
|
Отсутствие выбухания барабанной перепонки
|
Выраженное выбухание барабанной перепонки
|
|
Непродолжительный эпизод на боль ухе, эффективно купирующийся медикаментозными средствами
|
Выраженная боль в ухе (или изменения в поведении ребенка, свидетельствующие о наличии боли у детей раннего возраста) плохо или не контролирующаяся медикаментозными средствами
|
|
Общее состояние не изменено: не нарушен сон, прием пищи, повседневная активность
|
Общее состояние изменено
|
|
Нормальная температура тела или субфебрилитет не более 3 дней
|
Субфебрилитет более 3 дней или температура более 38,0 °C.
|
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Ключевые симптомы в диагностике ОСО у детей старше 2 лет - это остро начавшаяся боль в ухе (оталгия) на фоне воспалительных изменений барабанной перепонки (гиперемия, выбухание, снижение подвижности при отопневмоскопии), в постперфоративную стадию гнойного воспаления - гноетечение из уха (оторея) при исключении воспаления наружного отита, которое обычно не сопровождается оталгией. Симптомы общей интоксикации (повышение температупы тела, общее недомогание) отмечаются далеко не у всех пациентов с ОСО. Основным обоснование для постановки диагноза у детей раннего возраста являются отоскопические изменениям, в первую очередь, выбухание барабанной перепонки, и поведенческие реакции (беспокойство ребенка, нарушение приема пищи, дергание и трение уха ребенком при одностороннем процессе). При этом нередко диагноз у детей раннего возраста ОСО диагностируется уже при наличии отореи.
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза/состояния ОСО
Единовременное наличие у пациента трех признаков ОСО:
внезапное возникновение симптомов;
признаки воспаления барабанной перепонки (гиперемия, инфильтрация);
признаки наличия выпота в барабанной полости (выбухание барабанной перепонки, снижение податливости барабанной перепонки при пневматической отоскопии/тимпанометрии)
или внезапное появление отореи (при исключении наружного отита), как следствия формирования спонтанной перфорации барабанной перепонки.
2.1 Жалобы и анамнез
Основными жалобами являются боль в ухе, лихорадка, в некоторых случаях - гноетечение из уха, снижение слуха, наличие респираторной вирусной инфекции (ОРВИ). Взрослые пациенты чаще жалуются на ощущение заложенности в ухе, аутофонию, шум в ухе.
Дети, особенно младших возрастных групп, крайне редко предъявляют жалобы на этой стадии ОСО, так как в силу возраста не могут охарактеризовать свое состояние. В анамнезе - возможно указание на перенесенную острую респираторную вирусную инфекцию (ОРВИ).
2.2 Физикальное обследование
- Рекомендуется проведение общего осмотра, включающего стандартный оториноларингологический осмотр, всем пациентам с ОСО с целью оценки общего состояния пациента, выраженности клинических признаков заболевания и сопутствующей патологии [5, 14].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: общий осмотр проводится всем пациентам по факту обращения к врачу-оториноларингологу на амбулаторном этапе, а также при госпитализации пациента в оториноларингологическое отделение стационара.
Комментарии: согласно требованиям, к разработке клинических рекомендаций необходимо указывать силу рекомендаций и доказательную базу в соответствии с шкалами оценки уровня достоверности доказательств (УДД) и уровня убедительности рекомендаций (УУР), что для многих рекомендаций будет иметь низкий уровень по причине отсутствия посвященных им клинических исследований. Невзирая на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения.
В основе клинической картины острого среднего отита лежат симптомы, характерные для острого воспалительного процесса (боль, повышение температуры тела, гиперемия барабанной перепонки) и симптомы, отражающие нарушение функции звукового (слух), реже вестибулярного (головокружение) рецепторов.
Снижение слуха носит характер кондуктивной тугоухости, редко может присоединиться сенсоневральный компонент. Учитывая выраженную стадийностью течения ОСО, целесообразно дать клинико-диагностическую оценку каждой стадии.
Стадия острого евстахеита характеризуется прежде всего нарушением функции слуховой трубы, что и вызывает дальнейшее развитие патологического процесса.
Стадия острого катарального воспаления. При отоскопии: барабанная перепонка гиперемирована и утолщена, опознавательные знаки определяются с трудом или не определяются.
Стадия острого гнойного воспаления. Эта стадия обусловлена инфицированием среднего уха. Жалобы: боль в ухе резко усиливается. Нарастают симптомы интоксикации: ухудшается общее состояние, температура достигает фебрильных цифр.
Отоскопически - определяется выраженная гиперемия барабанной перепонки, опознавательные знаки не видны, имеется выбухание барабанной перепонки различной степени выраженности. За счет давления гнойного секрета, его протеолитической активности в барабанной перепонке может появиться перфорация, через которую происходит эвакуация гноя в наружный слуховой проход.
Постперфоративная стадия. Отоскопически определяется перфорация барабанной перепонки, из которой поступает гнойное отделяемое в наружный слуховой проход.
Репаративная стадия. Пациенты практически не предъявляют жалоб на этой стадии. Острое воспаление в среднем ухе купируется. Отоскопия: восстановление цвета и толщины барабанной перепонки. Перфорация чаще закрывается рубцом. Однако, восстановление слизистой оболочки полостей среднего уха еще не наступило.
2.3 Лабораторные диагностические исследования
- Рекомендуется проведение развернутого общего клинического анализа крови всем пациентам с ОСО с целью оценки уровня лейкоцитоза, а так же изменений других показателей, характерных для некоторых вероятных сопутствующих заболеваний [5, 10].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Уровень лейкоцитоза позволяет оценить вероятность вовлечения в процесс патогенной бактериальной микрофлоры.
- Рекомендуется проведение исследования уровня прокальцитонина в крови у пациентов с симптомами ОСО при подозрении на тяжелое течение заболевания или в сложных диагностических случаях с целью подтверждения бактериальной этиологии заболевания [10, 32].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
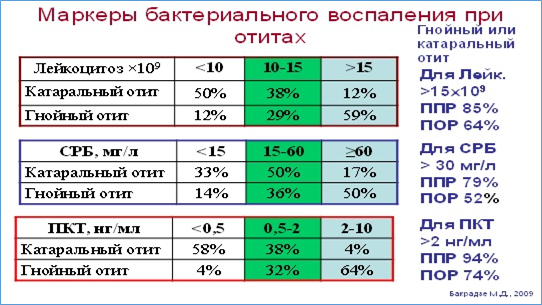
Комментарии: Дифференцировать бактериальную форму острого воспаления среднего уха и определить медикаментозную тактику, позволяет схема М.Д. Бакрадзе (2009) (таблица 2).
Таблица 2. Маркеры бактериального воспаления при отитах
Рекомендовано микробиологическое (культуральное) исследования гнойного отделяемого на аэробные и факультативно анаэробные микроорганизмы с определением возбудителя и его чувствительности к антибактериальным или/и другим лекарственным препаратам при проведении парацентеза или наличии отделяемого из барабанной полости пациентам с тяжелым и рецидивирующим течении ОСО, находящимся на стационарном лечении, с целью установления этиологии заболевания и, при необходимости, коррекции антибактериальной терапии [1 - 3, 33, 78].
- Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Патологическое отделяемое из барабанной полости забирают сухим стерильным ватным тампоном при проведении пробы Вальсальвы. После этого материал, с соблюдением правил асептики, вносится в пробирку с транспортной питательной средой и доставляется в бактериологическую лабораторию. Транспортные питательные среды по своему составу должны соответствовать биологическим свойствам этиологически значимых микроорганизмов. Оптимальное время доставки патологического материала в бактериологическую лабораторию - 40 минут. При направлении патологического субстрата с целью дальнейшего проведения молекулярно-генетических исследований (в том числе с целью верификации вирусных инфекций), а также масс-спектрометрического исследования, отсутствует необходимость в использовании специальных транспортных питательных сред. При этом количество активного гноя в исследуемом материале должно быть минимальным из-за большого содержания протеолитических ферментов, способных лизировать генетический материал микроорганизмов.
2.4 Инструментальные диагностические исследования
- Рекомендовано проведение пневматической отоскопии пациентам с ОСО (при отсутствии реактивных проявлений со стороны барабанной перепонки) с целью определения податливости барабанной перепонки [34, 79].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: уменьшение податливости барабанной перепонки может свидетельствовать о наличии воспалительного выпота в барабанной полости.
- Рекомендовано проведение акустической тимпанометрии пациентам с ОСО при отсутствии возможности проведения пневматической отоскопии с целью определения податливости барабанной перепонки [34, 80].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендовано проведение компьютерной томографии височных костей пациентам с ОСО в случаях затяжного течения заболевания (более 10 дней), а также, при выраженной стойкой отрицательной динамике и/или подозрении на мастоидит и внутричерепные осложнения с целью определения характера патологических изменений и выбора дальнейшей тактики лечения [5, 42 - 44].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендовано при отсутствии возможности проведения компьютерной томографии височных костей проведение рентгенографии по Шюллеру и Майеру пациентам с ОСО в случаях затяжного течения заболевания (более 10 дней), а также, при выраженной стойкой отрицательной динамике и/или подозрении на мастоидит и внутричерепные осложнения с целью подтверждения осложненного течения ОСО [5, 6, 12, 81].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
2.5 Иные диагностические исследования
Не показаны.
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Лечение в условиях оториноларингологического отделения стационара показано всем пациентам с тяжелым течением ОСО, а также пациентам с изначально легким течением заболевания при отсутствии положительной динамики на фоне адекватной терапии или при прогрессивном ухудшении в любые сроки.
3.1 Консервативное лечение
- Рекомендовано назначение системных форм нестероидных противовоспалительных препаратов (НПВП) пациентам с ОСО для купирования болевого синдрома и/или лихорадочной реакции [4, 5, 12, 35, 45, 46, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: НПВП при ОСО используются разово при наличии у пациента жалоб на боль в ухе, либо повышения температуры тела выше 38,5 °C (у пациентов с фебрильными судорогами в анамнезе необходимо использование препаратов, обладающий жаропонижающим действием (производные пропионовой кислоты, код АТХ: M01AE, и и анилидыкод АТХ: N02BE), при температуре тела 38,0 °C). При необходимости повторного применения препаратов кратность и интервал между приемами должен соответствовать инструкции препарата.
У детей с ОС в возрасте до 6 лет с целью аналгезии и купирования лихорадочной реакции возможно использование только двух препаратов - парацетамола** (код АТХ: N02BE01) до 60 мг/кг/сутки (10 - 15 мг/кг/прием) или ибупрофена** (код АТХ: M01AE01) до 30 мг/кг/сутки (8 - 10 мг/кг/прием).
Для клинического применения удобна классификация, согласно которой НПВП подразделяют на лекарственные средства (ЛС) с различной степенью выраженности анальгетического и противовоспалительного действия:
- ЛС с сильным анальгетическим и слабо выраженным противовоспалительным действием (метамизол натрия, парацетамол**, ацетилсалициловая кислота** в дозе до 4 г/сут);
- ЛС с анальгетическим и умеренно выраженным противовоспалительным эффектом (производные пропионовой кислоты и фенаматы);
- ЛС с сильным анальгетическим и выраженным противовоспалительным свойством (пиразолоны, производные уксусной кислоты, оксикамы, ацетилсалициловая кислота** в суточной дозе 4 г и более и другие).
При лечении болевого синдрома при ОСО более широко используются ЛС с преобладающим анальгетическим эффектом [12, 50].
У пациентов взрослого возраста возможно применение препаратов кетопрофена** (код АТХ: M01AE03). Определенные фармакологические преимущества имеют препараты кетопрофена** с действующим веществом в виде кетопрофена лизиновой соли. [55 - 57].
Для уменьшения боли и воспаления при невозможности применения НПВП могут быть использованы многокомпонентные гомеопатические препараты с доказанным модулирующим действием на медиаторы воспаления без подавления ЦОГ2, зарегистрированные на территории РФ [39 - 41, 47, 48].
- Рекомендовано проведение местной анальгезирующей терапии пациентам с ОСО при отсутствии перфорации барабанной перепонки с целью купирования/уменьшения выраженности оталгии [4 - 6, 9, 12, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: С целью местной анальгезирующей терапии целесообразно использовать лидокаин + феназон в форме выпуска ушные капли (код АТХ: S02DA30).
- Рекомендовано проведение системной антибактериальной терапии пациентам с ОСО при наличии показаний с целью этиотропного лечения [4, 5, 12, 13 - 18, 33, 36 - 38, 45, 46, 49, 50, 65].
Уровень убедительности рекомендаций С (уровень достоверности доказательности - 5)
Комментарии: назначение системной антибактериальной терапии необходимо при клинических признаках ОСО у детей младше двух лет, при наличии убедительных признаков гнойной формы ОСО, при рецидивирующем течении ОСО, при сохранении клинических признаков заболевания в течение 72 часов, пациентам с сопутствующей патологией, обуславливающей более высокий риск неблагоприятного течения заболевания. Также целесообразно рассмотрение вопроса о назначении системной антибактериальной терапии пациентам, не имеющим возможность проведения контрольного осмотра оториноларингологом в течение 2 - 3 дней от момента первичного осмотра (таблица 3).
Таблица 3. Показания к системной антибактериальной терапии при ОСО у детей
|
Показание
|
Комментарии
|
|
Возраст пациента младше 2 лет
|
Для снижения риска осложненного течения заболевания назначение системной антибактериальной терапии рекомендуется во всех случаях при наличии клинических признаков ОСО
|
|
Гнойная форма ОСО
|
Рекомендуется назначение системной антибактериальной терапии независимо от возраста пациента при: наличии перфорации барабанной перепонки и гнойного отделяемым из барабанной полости; пациентам с клиническими признаками стадии острого гнойного воспаления ОСО при отсутствии перфорации барабанной перепонки, но при наличии жалоб на боль в ухе не купируемой применением средств, обладающих анальгетическим действием (производные пропионовой кислоты, код АТХ: M01AE, и и анилиды код АТХ: N 02BE) и отоскопических изменениях, таких как: выраженная гиперемия барабанной перепонки, отсутствие опознавательных знаков, выбухание барабанной перепонки различной степени выраженности
|
|
Сохранение симптомов ОСО более 72 часов
|
Рекомендуется назначение системной антибактериальной терапии независимо от возраста пациента при сохранении симптомов ОСО (жалобы на боль в ухе, лихорадочная реакция или другие симптомы общей интоксикации при наличии отоскопических признаков ОСО) в течение 72 часов и более от момента первых признаков заболевания
|
|
Рецидивирующее течение ОСО
|
Рекомендуется назначение системной антибактериальной терапии независимо от возраста пациента при наличии по данным анамнеза 3 и более эпизодов ОСО в течение последних 6 месяцев или 4 и более эпизодов ОСО в течение последнего года
|
|
Сопутствующая патология, обуславливающая более высокий риск неблагоприятного течения заболевания
|
Рекомендуется назначение системной антибактериальной терапии независимо от возраста пациента при наличии у пациента в качестве сопутствующей патологии: сахарного диабета, клинически подтвержденного иммунодефицита, муковисцидоза, синдромов цилиарной дискинезии, синдрома Дауна, врожденных аномалий развития твердого и мягкого неба
|
|
Невозможность динамического наблюдения за пациентом
|
Рекомендуется назначение системной антибактериальной терапии независимо от возраста пациента в условиях отсутствия возможности контрольного осмотра пациента, в том числе обязательного отоскопического, врачом-оториноларингологом или врачом общей практики, владеющего навыками отоскопического осмотра, для оценки состояния пациента и эффекта от проводимого лечения
|
- Рекомендовано использовать амоксициллин** (Код АТХ: J01CA04) в качестве препарата первой линии системной антибактериальной терапии пациентам с ОСО при наличии показаний и отсутствии противопоказаний [4, 5, 12, 13 - 18, 33, 36 - 38, 45, 46, 49, 50, 65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Врач должен назначить амоксициллин** при ОСО, если пациент не принимал его в предшествующие 30 суток, если отсутствует гнойный конъюнктивит, а в анамнезе отсутствуют данные о непереносимости аминопенициллинов в прошлом.
Необходимо учитывать территориальную резистентность ведущих возбудителей. При высоком риске наличия у пациента штамма пневмококка с повышенной устойчивостью к антибиотикам, рекомендуется использовать повышенные дозировки амоксициллина** (Код АТХ: J01CA04) 80 - 90 мг/кг/сутки у детей и 1000 мг 3 раза в сутки у взрослых. Однако в большинстве регионов РФ целесообразно назначение амоксициллина** в "стандартной" дозировке: 500 - 1000 мг 3 раза в сутки у взрослых и детей с массой более 40 кг и из расчета 45 - 60 мг/кг/сутки у детей.
- Рекомендовано использовать комбинации пенициллинов, включая комбинации с ингибиторами беталактамаз или цефалоспорины 3-его поколения в качестве препаратов второй линии системной антибактериальной терапии пациентам с ОСО при наличии показаний и отсутствии противопоказаний [4, 5, 12, 13 - 18, 33, 36 - 38, 45, 46, 49, 50, 65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Рекомендовано у пациентов с ОСО при отсутствии достаточного клинического эффекта по прошествии трех дней сменить амоксициллин** (Код АТХ: J01CA04) на препараты амоксициллин + [клавулановая кислота]** (Код АТХ: J01CR02) или цефиксим (Код АТХ: J01DD08) с целью воздействия на 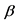 -лактамазопродуцирующие штаммы гемофильной палочки и моракселлы.
-лактамазопродуцирующие штаммы гемофильной палочки и моракселлы.
При тяжелом течении ОСО у стационарных пациентов предпочтителен внутримышечный и внутривенный пути введения антибиотиков, целесообразно назначение парентеральных цефалоспоринов 3-его поколения: цефотаксима** (Код АТХ: J01DD01) или цефтриаксона** (Код АТХ: J01DD04). При условии внутривенного введения возможно использование Амоксициллин + Клавулановая кислота** (Код АТХ:J01CR02).
При наличии в анамнезе у пациента непереносимости пенициллинов в качестве препаратов выбора целесообразно использовать препараты цефалоспоринов 3-его поколения: для амбулаторной практики - цефиксим (Код АТХ: J01DD08), для пациентов стационара при необходимости парентерального введения - цефотаксима** (Код АТХ: J01DD01) или цефтриаксона** (Код АТХ: J01DD04).
В настоящее время, в связи с нарастающей резистентностью основных патогенов, вызывающих гнойные воспаления ЛОР органов, к антибактериальным препаратам, рекомендовано увеличение разовой и суточной дозы введения антибиотиков при ОСО у взрослых и детей. Суточные дозы и режим введения антибиотиков при остром среднем отите представлены в таблице 4.
Таблица 4. Суточные дозы и режим введения антибиотиков при ОСО
|
Антибиотик
|
Доза
|
Связь с приемом пищи
|
|
|
Взрослые
|
Дети
|
||
|
Препараты выбора
|
|||
|
Амоксициллин** (Код АТХ: J01CA04)
|
0,5 [1] - 1,0 [2] г 3 раза в сутки
|
50 - 60 [1] мг/кг/сут в 2 - 3 приема
|
Независимо
|
|
Амоксициллин + [Клавулановая кислота] 3** (Код АТХ:J01CR02)
|
500/125 мг 3 раза в сутки или 875/125 мг 2 раза в сутки
|
45 - 60 мг/кг/сут в 2 - 3 приема
|
В начале приема пищи
|
|
Амоксициллин + [Клавулановая кислота] 4** (Код АТХ:J01CR02)
|
3,6 г/сут в/в в 3 введения
|
90 мг/кг/сут в 3 введения
|
Независимо
|
|
Ампициллин + [Сульбактам] [3]** (Код АТХ J01CR01)
|
500/500 мг 3 раза в сутки или 875/125 мг 2 раза в сутки
|
2 - 6 лет - 250 мг 3 раза в сутки
6 - 12 лет - 250 - 500 мг 3 раза в сутки
|
Независимо
|
|
Цефтриаксон [4]** (Код АТХ: J01DD04)
|
2,0 - 4,0 г/сут в 1 введение
|
50 - 80 мг/кг/сут в 1 введение
|
Независимо
|
|
При аллергии на пенициллины (не анафилактической)
|
|||
|
Цефуроксим** (Код АТХ: J01DC02)
|
1,0 г/сут в 2 приема
|
30 мг/кг/сут в 2 приема
|
Сразу после еды
|
|
Цефиксим (Код АТХ: J01DD08)
|
400 мг/сут в 1 прием
|
8 мг/кг/сут в 1 прием
|
Независимо
|
|
При аллергии на пенициллины и цефалоспорины
|
|||
|
Джозамицин** (Код АТХ: J01FA07)
|
2000 мг/сутки в 2 приема
|
40 - 50 мг/кг/сутки 2 - 3 приема
|
Независимо
|
|
Кларитромицин** (Код АТХ: J01FA09)
|
1000 мг/сут в 2 приема (форма СР - в 1 прием)
|
15 мг/кг/сут в 2 приема
|
Независимо
|
Более быстрое создание и поддержание в организме стабильной и высокой терапевтической концентрации препарата, является залогом профилактики развития антибиотикорезистентных штаммов микроорганизмов. Использование лекарственных форм антибиотиков с более высокой биодоступностью, создающей высокие концентрации в очаге инфекции, в частности, диспергируемые таблетки, не только увеличивает эффективность терапии, но и снижает риск развития антибиотикорезистентности и частоту побочных эффектов (остаточные концентрации клавулановой кислоты и др.) На необходимость их применения обращают внимания эксперты ВОЗ, международной организации Unicef, Евразийских клинических рекомендаций и др. [49, 50].
В ряде случаев по характеру течения отита или наличию отдельных симптомов можно предположить вид возбудителя и подобрать оптимальный антибактериальный препарат [1, 2, 3, 5, 48].
- S. pneumoniae, если имеется нарастающая оталгия и температура, появилась спонтанная перфорация.
- Пенициллинорезистентный S. pneumoniae, если предшествующее лечение проводилось аминопенициллинами (Бета-лактамные антибактериальные препараты: пенициллины; код АТХ: J01C), макролидами, если проводилась антибиотикопрофилактика или имеется анамнез РОСО.
- Менее вероятно присутствие S. pneumoniae, если симптомы слабо выражены, а предшествующее лечение было проведено адекватными дозами амоксициллина**.
- H. influenzae, если имеется сочетание симптомов отита и конъюнктивита.
- 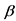 -лактамазообразующий H. influenzae или M. catarrhalis: если проводилась антибактериальная терапия в течение предшествующего месяца; при неэффективности 3-дневного курса лечения амоксициллином**; у ребенка, часто болеющего или посещающего детский сад.
-лактамазообразующий H. influenzae или M. catarrhalis: если проводилась антибактериальная терапия в течение предшествующего месяца; при неэффективности 3-дневного курса лечения амоксициллином**; у ребенка, часто болеющего или посещающего детский сад.
- Менее вероятно присутствие H. influenzae, если предшествующая терапия была проведена цефалоспоринами 3-его поколения.
- Streptococcus pyogenes, если заболевание развивается стремительно с лихорадкой, спонтанной перфорацией барабанной перепонки, отореей, с симптомами со стороны верхних или нижних дыхательных путей.
- Рекомендовано использовать антибактериальные препараты АТХ-группы макролиды в качестве препаратов третей линии системной антибактериальной терапии детям с ОСО при наличии показаний и отсутствии противопоказаний [4, 5, 12, 17, 49, 50]
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: макролиды - не являются препаратами первого выбора в связи с высоким уровнем устойчивости S. pneumoniae (более 40%) и отсутствием выраженной активности в отношении H. influenzae.
Назначение макролидов возможно только при непереносимости бета-лактамных антибактериальных препаратов (АТХ J01C, J01D) (IgE - опосредованные реакции). Роль макролидов в лечении пневмококковых инфекций в последние годы снизилась в связи с ростом резистентности пневмококка особенно к 14-ти и 15-ти членным макролидам. По данным российского многоцентрового исследования по определению чувствительности пневмококка, проведенного в 2010 - 2018 гг., частота нечувствительности к различным макролидам и линкозамидам варьировала в пределах от 30 - 40% (для 14-ти и 15-ти членных) до 15% (для 16-ти членных макролидов) [49].
- Рекомендовано пациентам с ЗОСО и РОСО начинать лечение с перорального приема препаратов амоксициллин + [клавулановая кислота]** (Код АТХ:J01CR02) или цефиксима (Код АТХ: J01DD08) [12, 18, 49, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Предпочтение надо отдавать пероральным формам антибиотиков. Необходимо помнить, что у пациентов, которые получали недавно курсы ампициллина** или амоксициллина** высока вероятность выделения микроорганизмов, продуцирующих бета-лактамазы. Маленьким детям с целью адекватной коррекции дозировки, антибактериальные препараты назначают в виде суспензии или диспергируемых таблеток. Парентеральный (внутримышечный путь введения) возможен в случае высокого риска развития осложнений.
- Рекомендована стандартная длительность курса антибиотикотерапии (7 - 10 дней) пациентам при ОСО [4, 5, 12, 13 - 19, 33, 36 - 38, 45, 46, 49, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Более длительные курсы терапии показаны детям младше 2 лет, детям с отореей и сопутствующими заболеваниями. Сроки антибиотикотерапии при ЗОСО и РОСО определяются индивидуально, обычно они более длительные (при пероральном приеме - не менее 14 дней). Считается, что курс системной антибактериальной терапии не должен завершаться до купирования отореи.
Причинами неэффективности антибиотикотерапии при ОСО, ЗОСО и РОСО могут быть следующие факторы: неадекватная дозировка антибиотиков, недостаточная всасываемость, плохая комплаентность, низкая концентрация препарата в очаге воспаления.
- Не рекомендованы для лечения ОСО антибиотики из групп тетрациклинов, линкозамидов, аминогликозидов и комбинированные препараты сульфаниламидов и триметоприма, включая производные (ко-тримоксазол)** (Код АТХ J01EE01) [17, 49, 50].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: Эти препараты малоактивны в отношении S. pneumoniae и/или H. influenzae и не лишены опасных побочных эффектов (риск развития синдромов Лайелла и Стивенса-Джонсона у ко-тримоксазола** (Код АТХ J01EE01) и ототоксичность у гентамицина** (Код АТХ J01GB03).
- Рекомендовано пациентам с ОСО в постперфоративной стадии продолжить проведение системной антибактериальной терапии [4, 5, 12, 13 - 18, 33, 36 - 38, 45, 46, 49, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендовано применение транстимпанально ушных капель на основе рифамицина** (Код АТХ S02AA12) и фторхинолонов в комплексной терапии в постперфоративной стадии ОСО [4, 5, 6, 9, 17, 72]. Уровень убедительности рекомендаций C (уровень достоверности доказательности - 3)
Комментарии: Перфорация барабанной перепонки и появление гноетечения значительно меняет картину клинического течения острого среднего отита и требует соответствующей перестройки лечебной тактики. Осмотические активные ушные капли, содержащие аминогликозид, спиртосодержащие капли не должны применяться из-за возможного ототоксического эффекта.
- Рекомендовано назначение назальных форм противоконгестивных средств - альфа-адреномиметиков (код АТХ: R01A Деконгестанты и другие препараты для местного применения) пациентам с ОСО во всех стадиях с целью разгрузочной терапии (для снятия назальной обструкции и восстановления функции слуховой трубы, как основной причины развития ОСО) [11, 29, 30]
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: назальные формы нафазолина (Код АТХ: R01AA08) обладают выраженным токсическим действием и не должны применяться в оториноларингологической практике. Использование нафазолина - главная причина отравлений деконгестантами у детей [59]. У детей 0 - 6 лет применяют фенилэфрин (код АТХ: R01AB01) 0,125%, оксиметазолин (код АТХ: R01AB07) 0,01 - 0,025%, ксилометазолин** (код АТХ: R01AB06) 0,05% (с 2 лет).
Назальные формы противоконгестивных средств - альфа-адреномиметики (код АТХ: R01A Деконгестанты и другие препараты для местного применения) должны применяться в лечении пациентов с ОСО, но строго по назначению и под контролем врача. Использование их необходимо ограничить 5 - 7 днями в связи с риском развития медикаментозного ринита и системных нежелательных эффектов [59].
- Рекомендовано назначение элиминационно-ирригационной терапии всем пациентам детского возраста с ОСО с целью туалета полости носа [31].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: орошение полости носа 1 - 2 раза в день изотоническимстерильным раствором морской воды (код АТХ: R01AX10) позволяет уменьшить выраженность назальных симптомов и создать оптимальные условия для последующего топического применения лекарственных препаратов. У детей дошкольного возраста рекомендуется воздержаться от промывания полости носа большими объемами растворов по причине высокого риска развития средних отитов, как следствия данных процедур.
- Рекомендуется назначение отхаркивающих муколитических препаратов (код АТХ: R05CB) пациентам с ОСО, как компонента разгрузочной терапии с целью улучшения мукоцилиарного трнспорта [22, 23, 26, 28, 50, 53, 54, 58 - 60, 68, 69].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: в терапии ОСО важной задачей является улучшение мукоцилиарного очищения барабанной полости и дренажной функции слуховой трубы. Нарушение работы мерцательного эпителия верхних дыхательных путей и уха при респираторных заболеваниях затрудняет эвакуацию патологического экссудата из барабанной полости. Применение муколитических препаратов на ранних стадиях заболевания помогает быстрее восстановить работу мерцательного эпителия верхних дыхательных путей и уха, способствует мукоцилиарному очищению среднего уха.
Необходимо помнить, что не каждый муколитик, хорошо зарекомендовавший себя при патологии бронхов, может быть применен для лечения ОСО. Поэтому, перед назначением препарата этой группы, необходимо ознакомиться с инструкцией по применению и указанными в ней зарегистрированными показаниями.
Применяются препараты прямого муколитического действия содержащие свободные SH-группы, например, ацетилцистеин** (код АТХ: R05CB01) для введения, в т.ч., и в барабанную полость, а также препараты непрямого муколитического действия на основе карбоцистеина (код АТХ: R05CB03). Карбоцистеин приводит к улучшению дренирования слизи и восстановлению нормальных физиологических функций эпителия [53, 54, 58 - 60].
Определенные фармакологические преимущества имеют препараты карбоцистеина, с действующим веществом в виде лизина моногидрата. Добавление лизина к молекуле карбоцистеина позитивно влияет на свойства слизи, уменьшает нежелательные явления со стороны желудочно-кишечного тракта [27, 50].
Фитопрепараты, комплексные гомеопатические препараты, обладающие доказанным мукоактивным действием и зарегистированные на территории РФ как лекарственные препараты, могут включаться в состав комплексного лечения ОСО, поскольку способствуют мукоцилиарному очищнию среднего уха, а их клиническая эффективность и безопасность подтверждены [20 - 26, 28].
3.2 Хирургическое лечение
- Рекомендовано проведение парацентеза (миринготомии) пациентам с ОСО при наличии показаний [5, 6, 63 - 65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Парацентез проводится только врачом-оториноларингологом при наличии показаний. Парацентез показан при выраженной клинической симптоматике (боль в ухе, повышение температуры тела) и отоскопической картине (выбухание, инфильтрация барабанной перепонки) при неперфоративной форме ОСО. Парацентез показан пациентам с болевым симптомом, который не купируется нестероидными противовоспалительными препаратами или эффект от приема данных препаратов кратковременный. Необходимо проведен парацентеза пациенту, у которого отсутствует положительная динамика в выраженности симптомов ОСО и/или симптомов общей интоксикации через 48 - 72 часа после начала проведения системной антибактериальной терапии.
Выполнение парацентеза на фоне проведения системной антибактериальной терапии может рассматриваться как первая помощь пациентам с признаками интратемпоральных и, в меньшей степени, интракраниальных осложнений, хотя, в данных случаях это лишь позволяет незначительно выиграть время для подготовки пациента к санирующей операции (антротомии или антромастоидотомии).
Во всех сомнительных ситуациях при ОСО ("делать или не делать") решение должно приниматься в пользу проведения парацентеза.
- Рекомендуется проведение экстренного хирургического лечения пациентам при ОСО в случае интратемпоральных или внутричерепных осложнений с целью дренирования очага гнойной инфекции [12, 64, 77].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: экстренное хирургическое вмешательство проводится в стационаре в условиях общего обезболивания.
[1] При отсутствии факторов риска устойчивости пневмококка к бета-лактамам (применение антибиотиков в предшествующие 3 месяца, наличие в семье детей дошкольного возраста, посещающих детские учреждения, дети и взрослые, проживающие в "закрытых" учреждениях).
[2] При наличии факторов риска устойчивости пневмококка к бета-лактамам (применение антибиотиков в предшествующие 3 месяца, наличие в семье детей дошкольного возраста, посещающих детские учреждения, дети и взрослые, проживающие в "закрытых" учреждениях).
[3] Факторы риска наличия штамма возбудителя, продуцирующего бета-лактамазы (H. Influenzae, S. aureus, M. catarrhalis), наличие сопутствующих заболеваний (коморбидная патология - бронхиальная астма, сахарный диабет, хронический бронхит и др.), иммуносупрессивные состояния, неуспешная предшествующая антибактериальная терапия амоксициллином**.
[4] При высоком риске развития осложнений.
4. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
В ряде случаев на репаративной стадии ОСО требуется выполнение лечебных оториноларингологических манипуляций, направленных на восстановление аэрации и газообмена полостей среднего уха.
- Рекомендован контрольный осмотр пациента с проведением пневматической отоскопии или тимпанометрии пациентам через 3 - 4 недели после перенесенного ОСО с целью оценки подвижности барабанной перепонки для исключения экссудативного среднего отита [5, 6, 34]
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендована консультация врача-сурдолога-оториноларинголога пациентам с жалобами на снижение слуха после перенесенного ОСО [5, 6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- Рекомендовано проведение оториноларингологических мероприятий, направленных на восстановление функции слуховой трубы, аэрации и газообмена барабанной полости пациентам с ОСО на репаративной стадии [4, 5, 6, 50, 68].
- Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Действия врача-оториноларинголога должны быть направлены на восстановления слуха и аэрации полостей среднего уха, так как на этой стадии велика опасность перехода острого состояния в хроническое заболевание, особенно у детей с рецидивирующим средним отитом. Восстановление аэрации полостей среднего уха должно быть подтверждено объективными методами исследования, включая тимпанометрию.
- Рекомендована консультация врача-физиотерапевта пациентам с ОСО в репаративной стадии с целью разработки совместной реабилитационной тактики при отсутствии противопоказаний [50, 68]
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
После стихания клинических проявлений ОСО пациенты должны наблюдаться оториноларингологом, особенно дети с рецидивирующим или затянувшимся течением ОСО. В постперфоративной стадии ОСО необходимо динамическое наблюдение пациента для оценки восстановления целостности барабанной перепонки и аэрации полостей среднего уха, применяя отомикроскопию, целесообразно проведение аудиологических исследований (тимпанометрии).
Медикаментозная профилактика
- Рекомендовано проведение вакцинации от пневмококковой инфекции всем детям согласно национальному календарю прививок с целью уменьшения риска заболевания пневмококковой инфекцией, в том числе острым средним отитом [70, 71, 73].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1)
Комментарии: вакцинация от пневмококка 7, 10 или 13-валентной конъюгированной вакциной достоверно снижает риск заболевания ОСО детей в течение первых 5 лет жизни. При этом нет достаточных доказательств эффективности вакцинации от пневмококка детей с рецидивирующим течением ОСО. Вакцинация от пневмококка детей старше года патогенетически обоснована, однако также не имеет достаточной доказательной базы. В этиологии ОСО важную роль играют нетипируемые штаммы Haemophilus influenzae, против которых на сегодняшний день не существует вакцин [68, 69].
Немедикаментозная профилактика
- Рекомендовано проведение тимпаностомии пациентам с РОСО с целью снижения рисков повторения эпизодов заболевания при отсутствии противопоказаний [66, 67, 76, 79].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
6. Организация оказания медицинской помощи
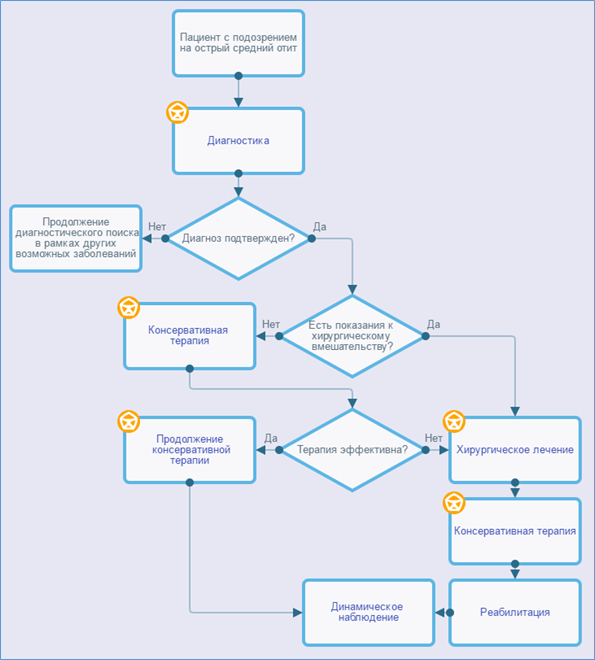
Организация медицинской помощи осуществляется согласно Алгоритму ведения пациента (приложение Б).
Показания к госпитализации пациента: экстренная госпитализация показана всем пациентам с тяжелым течением ОСО, а также пациентам с изначально легким течением заболевания при отсутствии положительной динамики на фоне адекватной терапии в течение 3 - 5 дней или при прогрессивном ухудшении в любые сроки
Показания к выписке пациента: пациент с ОСО может быть выписан из оториноларингологического отделения стационара по достижению стабильного удовлетворительного состояния на протяжение не менее, чем 3 последних дней.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Следует ожидать более тяжелого течения и высокого риска развития осложнений у пациентов с первичным и вторичным иммунодефицитом, сахарным диабетом. Повышается риск развития ОСО у пациентов с ГЭРБ и аллергическим ринитом, курящих людей и людей регулярно подвергающиеся пассивному курению [46].
Критерии оценки качества медицинской помощи
Таблица 2. Критерии качества оказания медицинской помощи
|
N п/п
|
Критерии качества
|
Уровни убедительности рекомендаций
|
Уровни достоверности доказательств
|
|
1.
|
Выполнен осмотр врача-оториноларинголога
|
C
|
5
|
|
2.
|
Выполнен парацентез барабанной перепонки после осмотра оториноларинголога при наличии медицинских показаний
|
B
|
2
|
|
3.
|
Выполнено микробиологическое (культуральное) исследования гнойного отделяемого на аэробные и факультативно анаэробные микроорганизмы с определением возбудителя и его чувствительности к антибактериальным или/и другим лекарственным препаратам при проведении парацентеза или наличии отделяемого из барабанной полости у стационарных пациентов
|
B
|
3
|
|
4.
|
Назначена системная антибактериальная терапия при наличии показаний
|
A
|
1
|
|
5.
|
Назначены системные нестероидные противовоспалительные препараты при наличии показаний и отсутствии противопоказаний
|
A
|
1
|
Список литературы
1. Grevers G., Wiedemann S., Bohn J.C. et al. Identification and characterization of the bacterial etiology of clinically problematic acute otitis media after tympanocentesis or spontaneous otorrhea in German children. BMC Infect Dis. 2012; 12: 312.
2. Marchisio P., Bianchini S., Baggi E. et al. A retrospective evaluation of microbiology of acute otitis media complicated by spontaneous otorrhea in children living in Milan, Italy. Infection 2013; 41: 629-35.
3. Segal N., Givon-Lavi N., Leibovitz E., Yagupsky P., Leiberman A., Dagan R. Acute otitis media caused by Streptococcus pyogenes in children. Clin Infect Dis. 2005; 41: 35-41.
4. Богомильский М.Р., Самсыгина Г.А., Минасян В.С. Острый средний отит у новорожденных и грудных детей. М., 2007. - 190 с.
5. Карнеева О.В., Поляков Д.П. Диагностическая и лечебная тактика при остром среднем отите в соответствии с современными рекомендательными документами. РМЖ. Оториноларингология. 2015; 23(23): 1373 - 1376.
6. Поляков Д.П. Затяжное течение острых средних отитов у детей раннего возраста (клинико-аудиологические аспекты). Автореф. дисс. канд. мед. наук. М, 2008.
7. Ngo C.C., Massa H.M., Thornton R.B., Cripps A.W. Predominant bactcria detected from the middle ear fluid of children experiencing otitis media a systematic review. Pl.oS One. 2016; II: eO 150949.
8. Teele D.W., Klein J.O., Rosner B. Epidemiology of otitis media during the first seven years of life in children in greater Boston: a prospective, cohort study. J Infect Dis. 1989; 160: 83-94.
9. Свистушкин В.М., Овчинников А.Ю., Никифорова Г.Н. Местная терапия при воспалительных заболеваниях наружного и среднего уха. Современный взгляд на проблему. Российская оториноларингология. 2005; 3(16).
10. Бакрадзе М.Д. Новые лечебно-диагностические и организационные технологии ведения детей с острыми лихорадочными заболеваниями. Автореф. Дис.док.мед.наук. - Москва, 2009.
11. Никифорова Г.Н., Свистушкин В.М., Захарова Н.М., Шевчик Е.А., Золотова А.В., Дедова М.Г "Возможности использования комплексных интраназальных препаратов после хирургической коррекции носового дыхания". Вестник оториноларингологии, 1, 2015.
12. Косяков С.Я., Лопатин А.С. Современные принципы лечения острого среднего, затянувшегося и рецидивирующего острого среднего отита. Русский медицинский журнал. 2002; 10(20): 1-11.
13. Douglas J. Biedenbach, Robert E. Badal, Ming-Yi Huang, Mary Motyl, Puneet K. Singhal, Roman S. Kozlov, Arthur Dessi Roman, and Stephen Marcella. In Vitro Activity of Oral Antimicrobial Agents against Pathogens Associated with Community-Acquired Upper Respiratory Tract and Urinary Tract Infections: A Five Country Surveillance Study. InfectDisTher. 2016; 5(2): 139 - 153.
14. Palmu AA, Herva E, Savolainen H, Karma P, Makela PH, Kilpi TM. Association of clinical signs and symptoms with bacterial findings in acute otitis media. Clin Infect Dis 2004; 38: 234-42.
15. Leibovitz E, Serebro M, Givon-Lavi N, et al. Epidemiologic and microbiologic characteristics of culture-positive spontaneous otorrhea in children with acute otitis media. Pediatr. Infect Dis J 2009; 28: 381-384.
16. Venekamp RP. Sunders SL. Glasziou PP, Del Mar CB, Rovers MM. Antibiotics for acute otilis media in children. Cochrane Database Syst Rev 2015; 6: CD000219.
17. Страчунский Л.С., Богомильский М.Р. Антибактериальная терапия острого среднего отита у детей - Детский доктор. 2000; 2: 32-33.
18. Pichichero M.E., Reiner S.A., Jenkins S.G. et al. Controversies in the medical management of persistent and recurrent acute otitis media. AnnOtolLaryngol 2000; 109: 2 - 12.
19. Kozyrskyi A.L., Hildes - Ripstein G.E., Longstaffe S. et al. Short course antibiotics for acute otitis media. Cochrane Database Syst Rev. 2010; 2010(9): CD001095. doi: 10.1002/14651858.CD001095
20. Virgin F., Zhang S., Schuster D., Azbell C., Fortenberry J., Sorscher E.J., Bradford A Woodworthet B.A. The bioflavonoid compound, sinupret, stimulates transepithelial chloride transport in vitro and in vivo. The laryngoscope. 2010; 120 (5): 1051 - 6. doi: 10.1002/lary.20871.
21. Приказ Министерства здравоохранения N 335 от 29.11.95 г. "Об использовании метода гомеопатии в практическом здравоохранении". Режим доступа: http://docs.cntd.ru/document/9015924
22. Карнеева О.В. Современные возможности профилактики респираторно-вирусных инфекций и осложнений острых респираторных заболеваний у детей. Consiliummedicum. Педиатрия. 2013; 1:27 - 30.
23. Гаращенко Т.И. Мукоактивные препараты в лечении заболеваний носа и околоносовых пазух. РМЖ. 2003; 9(19): 806 - 808.
24. Федеральный закон "Об обращении лекарственных средств" от 12.04.2010 N 61-ФЗ. Режим доступа: http://www.consultant.ru/document/cons_doc_LAW_99350/
25. Zanasi A, Mazzolini M, Tursi F, Morselli-Labate AM, Paccapelo A, Lecchi M. Homeopathic medicine for acute cought in upper respiratory tract infections and acute bronchitis: a randomized, double-blind, placebo-controlled trial. Pulm. Pharmacol. Ther. 2014; 27 (1): 102 - 108.
26. Mi Ju Sona, Young-Eun Kimb, Young Il Songc, Yun Hee Kim. Herbal medicines for treating acute otitis media: A systematic review of randomised controlled trials Complementary Therapies in Medicine. 2017; 35: 133 - 139.
27. Guizzardi F, Rodighiero S, Binelli A, Saino S, Bononi E, Dossena S, Garavaglia ML, Bazzini C, Bott G. S-CMC-Lys-dependent stimulation of electrogenic glutathione secretion by human respiratory epithelium. J Mol Med (Berl). 2006; 84(1): 97-107. doi: 10.1007/s00109-005-0720-y.
28. Friese K. H., Zabalotnyi D. I. Homeopathy in acute rhinosinusitis: a double-blind, placebo controlled study shows the efficiency and tolerability of a homeopathic combination remedy. HNO. 2007; 55(4): 271-7.
29. Reinecke S, Tschaikin M. Investigation of the effect of oxymetazoline on the duration of rhinitis. Results of a placebo-controlled double-blind study in patients with acute rhinitis. MMW Fortschr Med. 2005; 6, Suppl 3: 113 - 118.
30. Заплатников А.Л. Рациональное применение назальных сосудосуживающих средств у детей. Рос вестник перинатологии и педиатрии. 2010; 1: 117 - 21.
31. Тулупов Д.А., Карпова Е.П., Божатова М.П., Карпычева И.Е. Безопасность элиминационно-ирригационной терапии полости носа при тубарной дисфункции у детей. Эффективная фармакотерапия. 2012; 12: 24-27.
32. Meili M., Kutz A., Briel M., Christ-Crain M., Bucher H.C., Mueller B., Schuetz P. Infection biomarkers in primary care patients with acute respiratory tract infections-comparison of Procalcitonin and C-reactive protein. BMC Pulm Med. 2016; 24; 16: 43. doi: 10.1186/s12890-016-0206-4.
33. Mather M.M., Drinnan M., Perry J.D., Powell S., Wilson J.A., Powell J. A systematic review and meta-analysis of antimicrobial resistance in paediatric acute otitis media. Int J Pediatr Otorhinolaryngol. 2019; 123: 102-109. doi: 10.1016/j.ijporl.2019.04.041.
34. Takata G.S., Chan L.S., Morphew T., Mangione-Smith R., Morton S.C., Shekelle P. Evidence assessment of the accuracy of methods of diagnosing middle ear effusion in children with otitis media with effusion. Pediatrics. 2003; 112(6 Pt 1): 1379-87. doi: 10.1542/peds.112.6.1379.
35. Sjoukes A., Venekamp R.P., van de Pol A.C., Hay A.D., Little P., Schilder A.G., Damoiseaux R.A. Paracetamol (acetaminophen) or non-steroidal anti-inflammatory drugs, alone or combined, for pain relief in acute otitis media in children. Cochrane Database Syst Rev. 2016; 12(12): CD011534. doi: 10.1002/14651858.CD011534.
36. Rovers M.M., Glasziou P., Appelman C.L., Burke P., McCormick D.P., Damoiseaux R.A., Gaboury I., Little P., Hoes A.W. Antibiotics for acute otitis media: a meta-analysis with individual patient data. Lancet. 2006; 21; 368(9545): 1429-35. doi: 10.1016/S0140-6736(06) 69606-2.
37. Hum S.W., Shaikh K.J., Musa S.S., Shaikh N. Adverse Events of Antibiotics Used to Treat Acute Otitis Media in Children: A Systematic Meta-Analysis. J Pediatr. 2019; 215: 139-143.e7. doi: 10.1016/j.jpeds.2019.08.043.
38. Gisselsson-Solen M. The importance of being specific--a meta-analysis evaluating the effect of antibiotics in acute otitis media. Int J Pediatr Otorhinolaryngol. 2014; 78(8): 1221-7. doi: 10.1016/j.ijporl.2014.05.029.
39. Zell J, Connert W-D, Mau J, Feuerstake G. Treatment of acute sprains of the ancle: a controlled double-blind trial to test the effectiveness of a homeopathic preparation. Biol Ther. 1989; 7(1): 1-6.
40. B hmer D, Ambrus P. Treatment of sports injuries with Traumeel ointment: a controlled double-blind study Biol Ther. 1992; 10(4): 290-300.
41. Orizola A, Vargas F. The efficacy of Traumeel versus Diclofenac and placebo ointment in tendinous pain in elite athletes: a double-blind randomized controlled trial. MedSciSportsExercise. 2007; 39(5): S79.
42. Juliano AF, Ginat DT, Moonis G. Imaging review of the temporal bone: part I. Anatomy and inflammatory and neoplastic processes. Radiology. 2013; 269(1): 17-33.
43. Juliano AF, Ginat DT, Moonis G. Imaging Review of the Temporal Bone: Part II. Traumatic, Postoperative, and Noninflammatory Nonneoplastic Conditions. Radiology. 2015; 276(3): 655-72.
44. Nauer CB, Rieke A, Zubler C, Candreia C, Arnold A, Senn P. Low-dose temporal bone CT in infants and young children: effective dose and image quality. AJNR American journal of neuroradiology. 2011; 32(8): 1375-80.
45. Kitamura K, lino Y, Kamide Y, et al. Clinical practice guidelines for the diagnosis and management of acute otitis media (AOM) in children in Japan - 2013 update. Auris Nasus Larynx 2015; 42: 99-106.
46. Lieberthal AS, Carroll AE, Chonmaitree T, et al. The diagnosis and management of acute otitis media. Pediatrics 2013; 131: e964-99.
47. M ller-Krampe B, Gottwald R, Weiser M. Symptomatic Treatment of Acute Feverish Infections with a Modern Homeopathic Medication. International Journal for Biomedical Research and Therapy 2002; 31(2): 79-85.
48. Gottwald R, Weiser M. Antihomotoxic Treatment of Agitation with and without Fever in Children. International Journal for Biomedical Research and Therapy 1999; 28(6): 308-312.
49. Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике. Российские практические рекомендации. Под ред. проф. С.В. Яковлева - М., 2014. - 119 с.
50. Крюков А.И., Кунельская Н.Л., Гуров А.В. и др. Фармакотерапия гнойно-воспалительной патологии ЛОР-органов. Методические рекомендации ДЗ г. Москвы. М., Из-во ДЗ г. Москвы, 2018, С. - 55.
51. Dispersible Tablets. Supplies and Logistics. UNICEF 18.12.2019 https://www.unicef.org/supply/index_53571.html.
52. Зырянов С.К., Байбулатова Е.А. Использование новых лекарственных форм антибиотиков как путь повышения эффективности и безопасности антибактериальной терапии. Антибиотики и химиотерапия. 2019, 64, 3-4, с. 81-91.
53. Павлова Т.Г. Бронхобос (карбоцистеин): возможности клинического применения при заболеваниях околоносовых пазух и среднего уха. Фарматека. 2009; 5(179): 59-62.
54. Локшина Э.Э., Зайцева О.В., Зайцева С.В., Барденикова С.И., Равшанова Л.С., Хмелькова И.И., Романовская Ж.А., Рубцова Т.П., Воронина О.Б. Опыт применения карбоцистеина у детей с острыми респираторными заболеваниями/ // Педиатрия: журнал им. Г.Н. Сперанского. 2012; 91(2): 74 - 80.
55. Bellussi L., Biagini C. Antiphlogistic therapy with ketoptofen lisyne salt vs nimesulide in secretive otitis media, rhinitis, pharyngitis/tonsillitis/tracheitis. Otorinolaringol. 1996; 46: 49-57.
56. Principi N. Guidelines for the therapeutic use of NSAIDs in pediatrics. Minerva Pediatr. 1997; 49(9): 379-86.
57. Messeri A., Busoni B., et al.; Analgesic efficacy and tolerability of ketoprofen lysine salt vs paracetamol in common pediatric surgery. A randomized, single-blind, parallel, multicenter trial. Pediatric Anaesthesia, 13: 574-578, 2003.
58. Takeda K., Miyahara N., Kodama T. et al. S-carboxymethylcysteine normalises airway responsiveness in sensitised and challenged mice. European respiratory journal. 2005; 26(4): 577 - 585.
59. Sumitomo T., Nakata M., Yamaguchi M., Terao Y., Kawabata S.. S-Carboxymethylcysteine inhibits adherence of Streptococcus pneumoniae to human alveolar epithelial cells. Journal of Medical Microbiology. 2012; 61: 101 - 108.
60. Yamaya M., Nishimura H., Shinya K. et all. Inhibitory effects of carbocisteine on type A seasonal influenza virus infection in human airway epithelial cells. Am J Physiol Lung Cell Mol Physiol. 2010; 299(2): L160-8.
61. Карпова Е.П., Тулупов Д.А. О безопасности применения назальных сосудосуживающих препаратов в педиатрической практике. Российская ринология. 2014; 1: 12-14.
62. Donaldson, J.D. Otitis Media Guidelines. - University of Michigan Health System., 2013. Режим доступа: https://emedicine.medscape.com/article/859316-guidelines. - 03.04.2019.
63. Pichichero M.E., Reiner S.A., Jenkins S.G. et al. Controversies in the medical management of persistent and recurrent acute otitis media. Ann Otol Laryngol. 2000; 109: 2 - 12.
64. Schilder AG, Marom T, Bhutta MF, Casselbrant ML, Coates H, Gisselsson-Sol n M, Hall AJ, Marchisio P, Ruohola A, Venekamp RP, Mandel EM. Panel 7: Otitis Media: Treatment and Complications. Otolaryngol Head Neck Surg. 2017; 156(4_suppl): S88-S105. doi: 10.1177/0194599816633697.
65. Pichichero M.E., Casey J.R., Almudevar A. Reducing the frequency of acute otitis media by individualized care. Pediatr Infect Dis J. 2013; 32(5): 473-478. doi:10.1097/INF.0b013e3182862b57.
66. Rosenfeld R.M. et al. Practice Guideline: Tympanostomy Tubes in Children - Executive Summary. Otolaryngol. Head and Neck Surgery. 2013: 149(1): 8 - 16.
67. Steele D.W., Adam G.P., Di M., Halladay C.H., Balk E.M., Trikalinos T.A. Effectiveness of Tympanostomy Tubes for Otitis Media: A Meta-analysis. Pediatrics 2017; 139(6): e20170125. doi: 10.1542/peds.2017-0125.
68. Пальчун В.Т., Крюков А.И., Кунельская Н.Л. и др. Острое воспаление среднего уха - Вестник оторинолар. 1997; 6: 7-11.
69. Ovesen T, Felding JU, Tommerup B, Schousboe LP, Petersen CG. Effect of N-acetylcysteine on the incidence of recurrence of otitis media with effusion and re-insertion of ventilation tubes. Acta Otolaryngol Suppl. 2000; 543: 79-81.
70. Straetemans M, Sanders EAM, Veenhoven RH, Schilder AGM, Damoiseaux RAMJ, Zielhuis GA. Pneumococcal vaccines for preventing otitis media. Cochrane Database Syst Rev. 2004; (1): CD001480. doi: 10.1002/14651858.CD001480.
71. Prymula R, Peeters P, Chrobok V, Kriz P, Novakova E, Kaliskova E, et al. Pneumococcal capsular polysaccharides conjugated to protein D for prevention of acute otitis media caused by both Streptococcus pneumoniae and non-typable Haemophilus influenzae: a randomized double-blind efficacy study. Lancet. 2006; 367: 740-8.
72. Карпова Е.П., Тулупов Д.А., Наумов О.Г. О роли топической антибактериальной терапии в комплексном лечении острого среднего отита у детей. Российская оториноларингология. 2014; 3(70): 145-149.
73. Ewald H., Briel M., Vuichard D., Kreutle V., Zhydkov A., Gloy V. The Clinical Effectiveness of Pneumococcal Conjugate Vaccines: A Systematic Review and Meta-analysis of Randomized Controlled Trials. Dtsch Arztebl Int. 2016; 113(9): 139-46. doi: 10.3238/arztebl.2016.0139.
74. Norhayati M.N., Ho J.J., Azman M.Y. Influenza vaccines for preventing acute otitis media in infants and children. Cochrane Database Syst Rev. 2017; 10(10): CD010089. doi: 10.1002/14651858.CD010089.
75. Jefferson T., Rivetti A., Di Pietrantonj C., Demicheli V. Vaccines for preventing influenza in healthy children. Cochrane Database Syst Rev. 2018: 2(2): CD004879. doi: 10.1002/14651858.CD004879.
76. Venekamp R.P., Mick P., Schilder A.G., Nunez D.A. Grommets (ventilation tubes) for recurrent acute otitis media in children. Cochrane Database Syst Rev. 2018; 5(5): CD012017. doi: 10.1002/14651858.CD012017.
77. Bhutta M.F., Monono M.E., Johnson W.D. Management of infective complications of otitis media in resource-constrained settings. Curr Opin Otolaryngol Head Neck Surg. 2020; 28(3): 174-181. doi: 10.1097/MOO.0000000000000627.
78. Burnett C. H., Ingals E. F., Newcomb J. E. A Text-book on Diseases of the Ear, Nose and Throat. 2007
79. Schilder, A. G. M., Chonmaitree, T., Cripps, A. W., Rosenfeld, R. M., Casselbrant, M. L., Haggard, M. P., & Venekamp, R. P. (2016). Otitis media. Nature Reviews Disease Primers, 2, 16063. doi:10.1038/nrdp.2016.63
80. Onusko E. M. Tympanometry //American family physician. - 2004. - Т. 70. - N. 9. - С. 1713-1720.
81. Гурьев В.Г., Калинин Е.А. К вопросу о преимуществах рентгенологических укладок по Шюллеру и по Майеру: сравнительный анализ //Современные научные исследования и инновации. - 2016. - N. 12. - С. 1166 - 1168.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
1. Карнеева О.В., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, член Межрегиональной общественной организации "Объединение ЛОР-педиатров", конфликт интересов отсутствует.
2. Гуров А.В., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует..
3. Поляков Д.П., к.м.н., член Национальной медицинской ассоциации оториноларингологов, член Межрегиональной общественной организации "Объединение ЛОР-педиатров", конфликт интересов отсутствует.
4. Тулупов Д.А., к.м.н., доцент, член Национальной медицинской ассоциации оториноларингологов, член Педиатрического респираторного общества, конфликт интересов отсутствует.
5. Рязанцев С.В., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует Гаращенко Т.И., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, член Межрегиональной общественной организации "Объединение ЛОР-педиатров", конфликт интересов отсутствует.
6. Гагуа А.К., д.м.н., не является членом профессиональной ассоциации.
7. Трухин Д.В., к.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует.
Учреждения-разработчики:
ФГБУ "Национальный медицинский исследовательский центр оториноларингологии ФМБА России".
Кафедра оториноларингологии ГБОУ ВПО Российского национального исследовательского медицинского университета им. Н.И. Пирогова.
Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи Минздрава РФ.
ФГБОУ ДПО "Российская медицинская академия непрерывного профессионального образования" Минздрава РФ.
Конфликт интересов отсутствует.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Методология разработки клинических рекомендаций основана на всестороннем анализе актуального состояния проблемы, изучения данных литературы, нормативных правовых актов с последующим обсуждением в профессиональной среде и внесении изменений по результатам резолюций конференций и национальных конгрессов в случае их утверждения в Министерстве здравоохранения.
В клинических рекомендациях обобщен опыт авторов по диагностике и лечению больных с острым синуситом. Клинические рекомендации содержат в себе сведения, необходимые для диагностики, дифференциальной диагностики, выбора метода лечения больных с острым синуситом.
Целевая аудитория данных клинических рекомендаций:
1. Врачи-оториноларингологи (в соответствии с приказом МЗ N 700н от 07.10.15 "О номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование")
2. Врачи-терапевты, врачи-педиатры (в соответствии с приказом МЗ N 700н от 07.10.15 "О номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование)
Таблица П1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД
|
Расшифровка
|
|
1
|
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
|
|
2
|
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
|
3
|
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая
|
|
5
|
Имеется лишь обоснование механизма действия или мнение экспертов
|
Таблица П2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД
|
Расшифровка
|
|
1
|
Систематический обзор РКИ с применением мета-анализа
|
|
2
|
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
|
|
3
|
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
|
|
5
|
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
Таблица П3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР
|
Расшифровка
|
|
A
|
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
|
B
|
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
|
|
C
|
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Приказ Министерства здравоохранения РФ от 12 ноября 2012 г. N 905н "Об утверждении Порядка оказания медицинской помощи населению по профилю "оториноларингология".
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Наличие боли в ухе, фебрильной температуры тела, снижение слуха, иногда отделяемого из уха, являются признаками ОСО. Данное заболевание не только снижает качество жизни больного, но и повышает риск развития угрожающих жизни пациента внутрилабиринтных и внутричерепных осложнений. Своевременное обращение за квалифицированной помощью и назначение адекватного лечение данного заболевания является профилактикой развития тугоухости и осложнений.
Пациент должен быть осмотрен врачом-оториноларингологом для диагностики, назначения адекватной, своевременной терапии, в том числе антибактериальной. При показаниях, которые определяет оториноларинголог (доперфоративная форма ОСО), необходимо проведение хирургических манипуляций (парацентез).
Приложение Г1 - ГN
ШКАЛЫ
ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ СОСТОЯНИЯ
ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
На сегодняшний день в российской оториноларингологической практике не используются какие-либо шкалы и опросники в диагностике в ведении пациентов с ОСО.