МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ЛИМФООТЕК ПОСЛЕ МАСТЭКТОМИИ
МКБ 10: I97.2
Год утверждения (частота пересмотра): 2018
ID: КР93
URL
Профессиональные ассоциации
- Ассоциация сердечно-сосудистых хирургов России
Ключевые слова
- бандажирование
- компрессионная терапия
- лимфедема
- лимфовенозный анастомоз
- лимфография
- лимфосцинтиграфия
- лимфоузел
- мануальный лимфодренаж
- пневмокомпрессия
- постмастэктомический отек
- трансплантация лимфоузлов
Список сокращений
DBF - обратный кожный ток лимфы (dermal backflow)
ISL - Международное общество лимфологов (International society of lymphologists)
VAS - визуальная налоговая шкала (visual analog scale)
ВК - верхняя конечность
КБ - компрессионный бандаж
КФПТ - комплексная физическая противоотечная терапия (complex decongestive therapy - CDT)
ЛВА - лимфовенозный анастомоз
ЛСГ - лимфосцинтиграфия
ЛФК - лечебная физкультура
МЛД - мануальный лимфатический дренаж
МР-лимфография - магнитно-резонансная лимфография
МРТ - магнитно-резонансная томография
МЭКИ - медицинские эластично-компрессионные изделия
ОНМК - острое нарушение мозгового кровообращения
ПК - пневматическая компрессия
ПКЛ - прямая контрастная лимфография
ПМОК - постмастэктомический отек конечности
ППК - прерывистая пневматическая компрессия
РМЖ - рак молочной железы
РФП - радиофармпрепарат
ФП - флеботропные препараты
ЦЛ - цветная лимфография
Термины и определения
Лимфедема - отек мягких тканей, возникающий в результате накопления в них богатой белком интерстициальной жидкости (высокобелковый отек), вызванный низкой пропускной способностью лимфатического русла (недостаточность лимфодренажа) в комбинации с недостаточным экстралимфатическим усвоением белков, которое со временем приводит к развитию фиброзных изменений кожи и подкожной клетчатки [1].
Постмастэктомический отек верхней конечности - приобретенный хронический лимфатический отек верхних конечностей, связанный с радикальным противоопухолевым лечением рака молочной железы.
Рожистое воспаление - острое инфекционно-аллергическое воспаление лимфатических капиллярных сетей кожи.
Лимфатический коллектор - магистральный лимфатический сосуд, идущий от периферических отделов до лимфатического узла, в который впадают лимфатические притоки регионарных областей.
Лимфатические капиллярные сети дермы кожи - поверхностная и глубокая лимфатическая сеть дермального слоя кожи, которая является одним из основных путей коллатерального оттока лимфы при лимфедеме.
Обратный кожный ток лимфы (dermal dack flow) - рефлюкс лимфы из глубоких в поверхностные (кожные) лимфатические сети дермального слоя кожи.
Лимфангион - структурно-функциональная единица лимфатического сосуда - участок между двумя клапанами
Лимфосом - очерченная область мягких тканей (эпифасциального и субфасциального уровней), лимфодренаж от которой осуществляется в один лимфатический узел или группу узлов в одном и том же лимфатическом бассейне.
Волюметрия - измерение объема вытесненной воды при погружении конечности в градуированную емкость с водой.
Флебоманометрия - измерение интравенозного давления в поверхностных венах ВК
Симптом Стеммера - увеличение кожной складки или невозможности собрать кожную складку над основной фалангой пальцев стопы за счет плотного отека, уменьшения эластичности кожи и фиброза мягких тканей.
Комплексная физическая противоотечная терапия (complexdecongestivetherapy-CDT) - состоит из 4 компонентов и включает МЛД, (и/или пневматическую компрессию), компрессионные бандажи, компрессионные изделия (чулки, рукава и др.), уход за кожей, противоотечную лечебную физкультуру и дыхательные упражнения.
1. Краткая информация
1.1 Определение
Постмастэктомический отек верхней конечности (ПМОК) - хронический лимфатический отек верхних конечностей, связанный с радикальным противоопухолевым лечением рака молочной железы (РМЖ).
1.2 Этиология и патогенез
Причины возникновения постмастэктомического отека конечности (ПМОК) связаны с необходимостью удаления регионарных лимфатических узлов и коллекторных лимфатических сосудов в подмышечной области, через которые осуществляется отток лимфы от верхней конечности (ВК).
В результате подмышечной лимфаденэктомии развивается блок лимфатического оттока, что приводит к стагнации лимфы в лимфатических сосудах ВК и процессам облитерации их просвета. Использование лучевой терапии при лечении РМЖ приводит к поражению оставшихся лимфатических сосудов, прекращению их двигательной активности и облитерации просвета лимфатических сосудов. При развитии коллатеральных путей оттока лимфы в стадии декомпенсации возникает обратный кожный ток лимфы (dermal dack flow) в лимфатические сети кожи, накопление лимфы в подкожной жировой клетчатке, что приводит к развитию лимфатического отека конечности [2, 3].
Дополнительными факторами, влияющими на частоту развития ПМОК, являются виды операционных разрезов, длительная послеоперационная лимфорея, инфицирование раны, послеоперационная лучевая терапия, уровень дооперационной физической активности пациентов, избыточная масса тела, сахарный диабет, а также индивидуальная вариантная характеристика лимфотока конечности.
ПМОК развивается не у всех пациентов, перенесших лечение по поводу РМЖ. Рассматривается несколько причин этого.
Первая из них - анатомические особенности лимфатических узлов, участвующих в лимфатическом оттоке от ВК и от молочной железы [1, 4].
В качестве второй возможной причины рассматриваются выявленные у части пациентов полиморфизмы некоторых генов, ответственных за лимфангиогенез (ген GJC2), которые могут участвовать в патогенезе ПМОК или воспалительный ответ (гены, связанные с интерлейкином-4, интерлейкином-10 [5, 6].
В качестве третьей причины, по мнению некоторых авторов, можно рассматривать наличие трех лимфосомов, по которым осуществляется лимфодренаж от ВК: двух - в системе поверхностных (эпифациальных) лимфатических коллекторов (от переднемедиальной в латеральную группу подмышечных лимфоузлов и от заднелатеральной поверхностей, минуя подмышечную ямку в дельтапекторальный и далее в надключичные лимфатические узлы) и одного - субфасциального, из глубоких, проходящих вдоль магистральных сосудисто-нервных пучков в центральную группу подмышечных лимфоузлов. После лимфодиссекции подмышечных лимфатических узлов наступает обструкция либо резкое уменьшение числа лимфатических сосудов от лимфосома, дренирующего глубокие (субфасциальные) структуры и переднемедиальную поверхность ВК. При этом сохраняется лимфодренаж от лимфосома, дренирующего заднелатеральную поверхность ВК [7].
Ключевыми моментами в патогенезе ПМОК является повышение эндолимфатического, а затем и тканевого давления, запускающего дальнейшие этапы патологического процесса, вызывающего трофические изменения кожи и подкожной клетчатки ВК в виде фиброза. Дополнительными факторами патогенеза становятся нейротрофические нарушения и послелучевой фиброз тканей, окружающих магистральные вены, что вызывает сужение последних [8 - 13]. В первую очередь важно установить, что причиной отека ВК не является прогрессирование злокачественного новообразования.
1.3 Эпидемиология
Частота развития ПМОК после применения комбинированного лечения РМЖ достигает 20,0 - 80,0%; до 40% пациентов утрачивают трудоспособность [14 - 17]. В настоящее время в России живет около 3 миллионов женщин, которым проводилось радикальное лечение по поводу РМЖ. Однако, развитие стойких функциональных нарушений ВК в ряде случаев не позволяет им вернуться к полноценной трудовой деятельности и снижает их социальную активность. Таким образом, становится понятной высокая значимость проблемы реабилитации этой категории пациентов [18].
Лимфедема после мастэктомии является составной частью, так называемого постмастэктомического синдрома [19]. Под "постмастэктомическим синдромом" следует понимать одно или сочетание нескольких осложнений, а именно:
- нарушение лимфатического оттока с развитием хронического лимфатического отека верхней конечности;
- нарушение венозного оттока в результате стенозов или облитерации магистральных путей оттока от верхней конечности;
- рубцовые изменения на передней поверхности грудной клетки и подмышечной области с развитием ограничения движений в плечевом суставе или контрактуры; брахиоплексит, как осложнение лучевой терапии и компрессией рубцовыми тяжами, трофическая, постлучевая язва.
1.4 Кодирование по МКБ-10
I97.2 - Синдром постмастэктомического лимфатического отека.
Элефантиаз. Облитерация лимфатических сосудов, обусловленная мастэктомией
1.5 Классификация
Наиболее комплексной и оптимальной является классификация, принятая Международным обществом лимфологов, которые выделяют следующие стадии ПМОК:
0 стадия (стадия доклинических проявлений ПМОК) - объем руки на стороне поражения увеличивается до 150 мл по сравнению с противоположной верхней конечностью. Является принципиально важной для ПМОК, так как обследование пациентов до появления клинических проявлений позволяет во многих случаях прогнозировать их дальнейшее лечение.
I стадия (преходящий отек, начало клинических проявлений ПМОК) - объем руки превышает противоположную конечность на 150 - 300 мл. Характеризуется непостоянным увеличением объема всей ВК или отдельных ее сегментов с периодическим возвращением ее размеров к исходным. Подвижность кожи полностью сохранена, она легко берется в складку.
II a стадия ("мягкий" отек) - увеличение объема руки на 300 - 500 мл. Отек конечности сохраняется постоянно. Кожа берется в складку, но не смещается по отношению к подлежащим тканям. При надавливании на нее остается хорошо видимая глубокая ямка (положительный питтинг-тест).
II b стадия ("плотный" отек) - превышение объема руки на 500 - 700 мл. Развивается постоянный отек ВК с переходом в фибредему. Кожа в складку не берется и не смещается по отношению к подлежащим тканям. При надавливании на кожу, образуется видимая ямка, либо ямки ее не остается (питинг-тест может быть либо положительным, либо отрицательным). Нередко имеются участки гиперпигментированной кожи. Конечность частично утрачивает свою функцию.
III стадия ("деформирующий" отек) - увеличение объема руки на 700 мл и более. Характеризуется обезображиванием конечности за счет избыточного разрастания мягких тканей. Конечность полностью утрачивает свою функцию. Появляются выраженные трофические нарушения. Питтинг-тест отрицательный. Нередки явления гиперкератоза. Движения в суставах конечности ограничены за счет тяжести мягких тканей. Пациенты вынуждены держать руку в подвешенном состоянии.
Необходимо учитывать наличие или отсутствие стеноза подмышечной, подключичной вен (венозной гипертензии) на стороне поражения. До сих пор отсутствует единая классификация ПМОК. В большинстве классификаций за основу принимается симметричное измерение здоровой и пораженной ВК [14, 19].
1.6 Клиническая картина
У пациентов с ПМОК отмечается появление преходящего отека ВК на стороне поражения, который постепенно переходит в постоянный, распространяясь проксимально. Вначале подвижность кожи полностью сохранена, она легко берется в складку. Затем, по мере прогрессирования заболевания, кожа берется в складку, но не смещается по отношению к подлежащим тканям. При надавливании на нее остается хорошо видимая глубокая ямка (положительный питтинг-тест). Без лечения постоянный отек ВК переходит в фибредему. Кожа в складку не берется и не смещается по отношению к подлежащим тканям. При надавливании на кожу ямка не остается (питтинг-тест - отрицательный). Нередко имеются участки гиперпигментированной кожи. Конечность частично утрачивает свою функцию. В дальнейшем, за счет избыточного разрастания мягких тканей, конечность обезображивается. Появляются выраженные трофические нарушения. Питтинг-тест отрицательный. Нередки явления гиперкератоза. Конечность полностью утрачивает свою функцию. Движения в суставах конечности ограничены за счет тяжести мягких тканей. Пациенты вынуждены держать руку в подвешенном состоянии [14, 19, 20].
2. Диагностика
2.1 Жалобы и анамнез
- На диагностическом этапе всем пациентам с ПМОК рекомендуется сбор жалоб, анамнеза для верификации диагноза [14, 19, 21].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: при сборе жалоб и анамнеза заболевания необходимо выяснять у пациентов информацию о наличии отека, парестезий на ВК, время появления отека. Для определения стадии заболевания большое значение имеет информация об обратимости отека, первоначальной локализации периферического отека (дистальный или проксимальный), его дальнейшего распространения. Также необходимо выяснить дату и характер проведенного лечения по поводу РМЖ, расспросить пациентку о перенесенных воспалительных заболеваниях, заболеваниях вен на стороне поражения.
2.2 Физикальное обследование
- Всем пациентам с ПМОК рекомендуется физикальное обследование для верификации диагноза [14, 19].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: Начинать физикальное обследование необходимо с осмотра обеих ВК, при осмотре необходимо обращать внимание на состояние отека ВК:
- локальный или распространенный отек;
- дистальный, проксимальный или общий отек,
- наличие деформаций, связанных с отеком, а также оценить состояние кожных покровов ВК: цвет, наличие гиперкератоза, лимфатических свищей.
Пальпация обеих ВК проводится для определения:
- характеристики отека (мягкий или плотный, питтинг-тест);
- симптома Стеммера;
- состояния регионарных лимфатических узлов,
- пульсации; венозного наполнения;
- признаков флебита;
- нарушения чувствительности кожи.
- Рекомендуется всем пациентам обязательное измерение объема конечностей для определения стадии ПМОК [22, 23, 24].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: измерение длины окружности конечности должно осуществляться обученным персоналом.
Изменение объема пораженной конечности является критерием диагностики ПМОК и эффективности консервативного или хирургического лечения.
Методы измерения конечности:
- волюметрия - измерение объема вытесненной воды при погружении конечности в градуированную емкость с водой. Объем вытесненной воды равен объему погруженной части ВК. Позволяет оценить выраженность и динамику отека.
- антропометрия - измерение длины окружности конечности на определенных уровнях (кисть, нижняя, средняя, верхняя треть предплечья, нижняя, средняя, верхняя треть плеча) с определением объема конечности по формуле: объем усеченного конуса 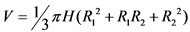 ; (длина окружности
; (длина окружности 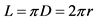 ;
; 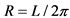 )
)
2.3 Лабораторная диагностика
Лабораторная диагностика не требуется.
2.4 Инструментальная диагностика
- Рекомендуется всем пациентам с ПМОК выполнение дуплексного сканирования подключичных, подмышечных вен и вен ВК для оценки состояния венозного оттока [25, 26].
Уровень убедительности рекомендации B (уровень достоверности доказательств - 2)
Комментарии: применяется для оценки состояния венозного оттока верхней конечности с определением наличия или отсутствия стенозов магистральных вен, их локализации, степени их выраженности и протяженности. Является обязательным методом диагностики ПМОК в связи с высокой частотой экстравазальных стенозов подмышечно-поключичного сегмента у пациентов с ПМОК и той ролью, которая отводится венозной системе при выполнении реконструктивных вмешательств на лимфатических сосудах.
Пациентам с выявленным при дуплексном сканировании стенозом или окклюзией магистральных вен ВК показано выполнение флебоманометрии для качественной оценки состояния венозного русла ВК. Доказано отсутствие прямой зависимости между степенью стеноза магистральной вены ВК и наличием венозной гипертензии. Отсутствие венозной гипертензии, даже при окклюзии вены, позволяет осуществлять эффективную реконструкцию лимфотока конечности без дополнительного вмешательства на венозном русле ВК [27, 28].
- Рекомендуется всем пациентам с ПМОК выполнение ультразвукового сканирования мягких тканей верхней конечности на стороне поражения для оценки фиброзных изменений подкожно-жировой клетчатки [29].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 4)
Комментарии: применяется для оценки выраженности и характера распространенности отека, а также вторичных изменений подкожно-жировой клетчатки (толщина подкожной клетчатки, фиброз, расширение интерстициальных пространств), что имеет значение при определении стадии заболевания, прогнозировании течения заболевания и определении эффективности проводимых лечебных мероприятий. Определение толщины подкожной клетчатки - величина, зависимая от профессионализма оператора.
- Рекомендуется пациентам с 1 - 2 степенью лимфедемы выполнение непрямой верхней лимфосцинтиграфии (ЛСГ) для оценки функционального состояния лимфатического русла [30 - 37].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: ЛСГ является "золотым стандартом" обследования пациентов с ПМОК. Исследование проводится в режиме whole body scan (сканирование всего тела) в динамике. Позволяет получить информацию о транспортной функции лимфатических сосудов, выявить уровень блока лимфатических коллекторов, проследить развитие компенсаторных механизмов (развитие коллатерального тока, появление вставочных лимфатических узлов).
При анализе лимфосцинтиграмм оценивается наличие степени нарушения транспорта лимфы, коллатеральных лимфатических сосудов и количество лимфатических узлов в подмышечной области, распространенность обратного кожного тока лимфы в кожные лимфатические сети, время поступления и симметричность фиксации радиофармпрепарата (РФП) в подмышечных лимфатических узлах.
По характеру распространения РФП выявляется различная степень недостаточности транспорта лимфы, которая подразделяется на полный блок или частичное нарушение оттока в подмышечной области.
Основным патогномоничным признаком ПМОК является ретроградный лимфоток, возникший в результате проксимальной обструкции. Из-за повышения внутрилимфатического давления и расширения лимфатических сосудов на всех уровнях оттока, вплоть до капиллярных лимфатических сетей кожи, развивается так называемый обратный кожный ток лимфы. Коллатеральный, компенсаторный отток лимфы происходит по расширенным лимфатическим сетям кожи за счет рефлюкса лимфы из коллекторных лимфатических сосудов.
Преимущества метода: 1) ранняя диагностика ПМОК, 2) прогнозирование развития и прогрессирования ПМОК с учетом степени блока лимфатического оттока, 3) не имеет противопоказаний, 4) может проводиться неоднократно.
Недостатки метода: 1) низкая анатомическая визуализация лимфатических сосудов верхней конечности при низкой радиоактивности технеция, 2) не позволяет оценить количественное состояние лимфатических сосудов верхней конечности
- Рекомендуется всем пациентам выполнение цветной интраоперационной лимфографии (ЦЛ) для визуализации лимфатических сосудов во время реконструктивных операций [38 - 41].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2)
Комментарии: Интраоперационная цветная лимфография или прокрашивание витальными красителями является незаменимым методом для визуализации лимфатических сосудов во время реконструктивных лимфодренирующих операций. Метод ЦЛ может быть использован только в клиниках, специализирующихся на лечении пациентов с лимфедемой конечностей.
- Рекомендуется выполнение непрямой магнитно-резонансной лимфографии (МР-лимфографии) с контрастом для исследования состояния лимфатической системы верхней конечности и коллатеральных путей лимфатического оттока для определения лечебной тактики ПМОК [42 - 46].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: Диагностическая МР-лимфография с контрастом позволяет определить показания для хирургического или консервативного лечения пациентов с ПМОК. Динамическая трехмерная МР-лимфография с высоким разрешением позволяет визуализировать лимфатические сосуды и узлы, состояние мягких тканей, что необходимо как для диагностики стадии ПМОК, так и для определения тактики хирургического лечения. МР-лимфография выполняется в режиме 1,5 тесла или 3,0 тесла.
МР-лимфография включает в себя:
- оценку состояния лимфатических узлов: форму, размеры, структуру, количество и интенсивность контрастирования в различные временные интервалы, а также оценку связи лимфатических узлов с магистральными лимфатическими коллекторами;
- оценку состояния поверхностных и глубоких лимфатических коллекторов: количество, диаметр, форму, локализацию, протяженность. Визуализация продвижения контрастного препарата по лимфатическим коллекторам позволяет оценить сократительную способность лимфангиона.
Если лимфатический сосуд имеет форму "веретен" или "бус", это говорит о сохраненной сократительной способности лимфангиона. Если сосуд имеет одинаковый диаметр на всем протяжении, это говорит о нарушенной функции лимфангиона. Если лимфатические коллекторы не визуализируются, это свидетельствует об аплазии лимфатических сосудов.
Определение степени сохранности лимфангиона позволяет выбрать правильную тактику лечения, определить уровень, на котором надо выполнять оперативное лечение, выбрать вид операции, оценить эффективность лечения;
- оценку состояния мягких тканей: собственная фасция, подкожная клетчатка, кожа. Утолщение мягких тканей на стороне поражения, вызванное фиброзными (необратимыми) изменениями, нарастает с изменением стадии заболевания.
Метод непрямой МР-лимфографии обладает низкой степенью инвазивности, не приводит к лучевой нагрузке на пациентов, и как следствие, дает возможность применить его повторно с целью оценки результатов лечения. МР-лимфография с контрастом может быть использована только в клиниках, специализирующихся на лечении пациентов с лимфедемой конечностей.
- Рекомендуется выполнение флуоресцентной лимфографии с индоцианином зеленым для картирования лимфатических сосудов и узлов при хирургическом лечении ПМОК [47, 48, 49].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: Метод основан на выявлении обратного кожного тока лимфы (dermal backflow - DBF), основного патофизиологического субстрата, отражающего наличие и степень повреждения лимфатического русла.
По результатам исследования выявлены следующие типы распределения индоцианина зеленого:
1. линейный тип распределения. Нормально функционирующая лимфатическая система, визуализируются четкие линейные структуры, которые соответствуют лимфатическим коллекторам с нормальной сократимостью и пассажем лимфы;
2. очаговый тип. Незначительный ретроградный ток лимфы, характерная пятнистая картина, чередование нормальных коллекторов и всплесков диаметром около 5 - 8 см;
3. тип "звездная пыль". Обширная зона застоя контраста в дермальном сплетении. Пассаж лимфы нарушен значительно;
4. диффузный тип Тотальный застой индоцианина зеленого, равномерное свечение контраста.
Флуоресцентная лимфография позволяет оценить состояние лимфатического русла, определить стадию ПМОК, определить уровень блока лимфы, визуализировать сохранные лимфатические коллекторы для последующего формирования лимфовенозных анастомозов или определить показания к пересадке васкуляризированных лимфатических узлов.
Флуоресцентная лимфография применяется при разметке паховых лимфатических узлов для их микрохирургической аутотрансплантации в подмышечную область. Необходимо точно определить лимфоузлы, которые принимают участие в транспорте лимфы от нижних конечностей. Необходимо избегать включения в лоскут лимфоузлов, которые активно накапливают индоцианин зеленый.
2.5 Иная диагностика
- Рекомендуется пациентам с сопутствующими заболеваниями (сахарный диабетом, рожистым воспалением, тромбозом вен и др.) консультации профильных специалистов для диагностики сопутствующих заболеваний [19, 50].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 4)
3. Лечение
3.1 Консервативное лечение
Комплексная физическая противоотечная терапия
Международным обществом лимфологов методом выбора в лечении ПМОК любой стадии назван способ сочетанного применения факторов, воздействующих на различные звенья патогенеза лимфедемы:
- комплексная физическая противоотечная терапия (КФПТ) - complex decongestive therapy (CDT). Этот способ состоит в поэтапном применении ряда консервативных средств на протяжении всей жизни пациента [51, 52, 53]. Методы КФПТ подразделяются на активные и пассивные методы уменьшения отека в зависимости от механизма их воздействия на ткани. Активными методами компрессионной терапии являются мануальный лимфатический дренаж (МЛД) и прерывистая пневматическая компрессия (ППК).
- Пассивные методы КФПТ - это компрессионный бандаж (КБ) из различного вида бинтов и медицинские эластично-компрессионные изделия (МЭКИ) или компрессионный трикотаж.
Комплексная физическая противоотечная терапия состоит из двух этапов [19, 21, 54]:
- первый этап - лечебный, заключается в интенсивном лечении, направленном на максимальную редукцию отека конечности. Заключается в использовании мануального лимфатического дренажа (МЛД) и прерывистой пневматической компрессии (ППК). Обязательно сочетается с наложением КБ.
Также методами комплексного лечения, применяемыми на первом этапе, являются уход за кожными покровами и их дезинфекция, комплекс лечебной физкультуры и дыхательной гимнастики.
Лечебный этап проводится до максимальной редукции и стабилизации объема конечности.
- Второй этап - поддерживающий. Заключается в поддерживающей пожизненной терапии. Включает назначение компрессионного трикотажа различной степени компрессии или МЭКИ, которые подбираются по размерам конечности после лечебного этапа.
Лечение КФПТ значительно превышает результаты любого другого консервативного метода лечения. При наличии показаний к хирургической коррекции лимфотока КФПТ должна проводиться в предоперационном и, что особенно важно, в послеоперационном периоде как базовое противорецидивное лечение ПМОК.
- Рекомендуется всем пациентам применение мануального лимфатического дренажа (МЛД) - ручного метода консервативного лечения, направленного на стимуляцию лимфотока от периферии к центру [55 - 58].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2)
Комментарии: метод МЛД применяется на первом этапе КФПТ, направленном на максимальную редукцию отека конечности, также в предоперационном и послеоперационном периодах хирургического лечения ПМОК.
Физиологические предпосылки эффективности МЛД определяются тем, что этот метод интенсифицирует процесс лимфангиомоторики, дренирует застойную лимфу из межтканевого пространства и микроциркуляторного русла мягких тканей, усиливает функцию капиллярного лимфатического насоса и стимулирует фагоцитарную активность тканевых макрофагов. При этом происходит экстралимфатическое разрушение макромолекулярных веществ, что имеет большое значение при лечении ПМОК. Проводится до стабилизации объема конечности, по 5 дней в неделю.
Лимфангиомоторика остается повышенной в течение 3 - 4 мес. после применения МЛД в результате так называемого автоматизма действия лимфатических сосудов. Лечебный эффект временный, поэтому необходимо проводить повторные курсы (3 - 4 курса в год). МЛД необходимо применять только в сочетании с компрессионно-эластической компрессией.
Противопоказанием к выполнению МЛД являются проявления РМЖ, продолжающееся лечение РМЖ, острые инфекции, тромбозы глубоких или поверхностных вен, различные заболевания в стадии декомпенсации.
- Рекомендуется пациентам со II - III стадией ПМОК использование прерывистой пневматической компрессии - аппаратного метода консервативного лечения, направленного на стимуляцию лимфотока от периферии к центру [59 - 68].
Уровень убедительности рекомендации A (уровень достоверности доказательств - 1)
Комментарии: ППК применяется как на первом, лечебном, этапе купирования отека конечности, так и на втором, поддерживающем, для предупреждения рецидива отека, а также в предоперационном и позднем послеоперационном периоде хирургического лечения ПМОК.
Механизм действия ППК основан на ускорении лимфо- и кровотока за счет сокращения гладких мышц стенок лимфатических и кровеносных сосудов, имитации мышечных сокращений, возникновении сил давления и проталкивания, вытеснении застойной лимфы из межтканевого пространства и микроциркуляторного русла в лимфатические капиллярные сети кожи и сосуды, повышении фибринолитической активности крови и лимфы.
Лечебное действие ППК обеспечивается сдавлением конечности от периферии к проксимальным отделам путем последовательного нагнетания воздуха в отдельные манжеты, соединенные между собой в виде рукава. Существуют различные программы последовательности компрессии конечности с помощью пневматических манжет и регулировании времени и степени наружного давления.
ППК целесообразно применять в комплексном лечении ПМОК для постоянного, пожизненного, индивидуального использования у пациентов с II - III стадией ПМОК.
Многосекционные аппараты ПК имеют две основные программы прерывистой пневматической компрессии. Это режим "нарастающей, последовательной компрессии" и режим "бегущей сдвоенной волны". Индивидуально выбирают адекватную экспозицию, паузу, количество и длительность сеансов ППК в сутки. Давление воздуха в пневматических манжетах должно быть не > 80 мм рт.ст., т.е. соизмеримо с давлением в венозной системе, и не должно вызывать болевого и раздражающего эффекта.
Абсолютные противопоказания к применению ППК:
- период проведения специального лечения РМЖ;
- наличие регионарных метастазов и других проявлений РМЖ;
- острый тромбоз вен подмышечно-подключичной области или вен ВК на стороне поражения;
- наличие сопутствующих выраженных заболеваний сердечно-сосудистой системы (гипертоническая болезнь выше II степени и II стадии, недостаточность кровообращения выше II стадии и II функционального класса);
- остаточные нарушения после ОНМК;
- острое рожистое воспаление;
- состояние после перенесенного рожистого воспаления ВК на протяжении последних 3 месяцев.
Использование ППК как метода лечения пациентов с ПМОК II - III стадии применяется только в сочетании с компрессионной эластической компрессией.
- Рекомендуется всем пациентам использование многослойного компрессионного бандажа для обеспечения компрессии конечности [19, 69 - 77].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: многослойный компрессионный бандаж (КБ) применяется на первом, лечебном, этапе КФПТ. Компрессионный бандаж - многослойная эластичная повязка, которая обеспечивает высокий уровень компрессии за счет комбинации пассивного защитного слоя и нескольких активных слоев из низкоэластичных бинтов. Необходима ежедневная замена КБ до достижения полной или максимальной редукции отека. Снимается КБ только на время проведения активных лимфодренирующих и гигиенических процедур.
Необходимо использовать низкоэластичные бинты (короткой растяжимости), которые обеспечивают низкое наружное компрессионное давление в состоянии покоя и высокое рабочее давление. Это означает, что в покое давление бинта малое, а при физической нагрузке оно повышается и сдавливает отечные ткани. С помощью КБ достигается адекватное наружное компрессионное давление мягких тканей конечности.
За счет градиента давления между дистальными и проксимальными отделами конечности происходит механическое выдавливание лимфатической жидкости в проксимальные отделы конечности, плечевого пояса и грудной клетки, где нормальная лимфатическая система дренирует избытки лимфы в кровеносное русло. Таким образом, застойная лимфа вытесняется из тканей с устранением застоя, снижается избыточный приток крови в ткани, что препятствует лимфопродукции и прогрессированию отека.
Для редукции ПМОК рекомендуется наружное компрессионное давление 30 мм рт.ст.
Для редукции ПМОК рекомендуется использование многослойного компрессионного бандажа не менее 5 раз в неделю, продолжительностью 22 часа в сутки.
Противопоказанием к применению КБ являются:
- острые воспалительные заболевания кожи ВК,
- признаки хронической артериальной недостаточности ВК.
- Рекомендуется всем пациентам применение комплекса лечебной физкультуры (ЛФК), направленного на активизацию внелимфатических сил движения лимфы [78 - 85].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: комплекс упражнений ЛФК выполняется только при наличии компрессионного бандажа или компрессионного трикотажа. Включает специальные упражнения, способствующие перемещению лимфы за счет сокращения различных групп мышц. Необходимо исключить все упражнения, которые приводят к болевым ощущениям. Также, не следует выполнять упражнения, требующие значительных усилий, что приведет к увеличению притока крови и, как следствие, к увеличению отека. Основная цель тренировок - повышение эластичности мышц и дермы с целью улучшения лимфатического и венозного оттока. Является обязательным компонентом в лечения ПМОК.
Применяется на первом и втором этапе КФПТ.
- Рекомендуется всем пациентам применение дыхательной гимнастики, направленной на активизацию внелимфатических сил движения лимфы [19, 78, 86].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: дыхательная гимнастика заключается в глубоком медленном абдоминальном дыхании. Повышение внутрибрюшного давления и снижение давления в грудной полости во время вдоха обеспечивают возврат крови и лимфы по сосудам в направлении от периферии к центру. Таким образом, улучшается венозный отток крови во время вдоха, что благоприятно сказывается на токе лимфы.
Комплекс дыхательной гимнастики сочетается с ЛФК для ВК и, кроме того, может применяться самостоятельно 3 - 4 раза в течение дня.
- Рекомендуется всем пациентам уход за кожей для профилактики воспалительных заболеваний [19, 87].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: мероприятия по уходу за кожей являются обязательными. На первом этапе КФПТ проводятся ежедневно перед наложением КБ. Используются специальные лосьоны или кремы для поддержания достаточного тургора кожи.
Любые повреждения кожи - входные ворота для инфекции, поэтому необходимо исключить любые травмы: обусловленные контактом с раздражающими веществами, инъекции, порезы, укусы, термические и солнечные ожоги и др.
- Рекомендуется пациентам проведение мероприятий по снижению избыточной массы тела как обязательного компонента в лечения ПМОК [88 - 90].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: после изучения пищевого статуса необходимо установить показания к лечебному питанию с учетом сопутствующих заболеваний и их неблагоприятного воздействия на лимфоток. Для каждого пациента следует разрабатывать индивидуальную программу питания, в основе которой правильный режим питания. Нормализация питания увеличивает вероятность благоприятного исхода лечения ПМОК и уменьшает риск развития осложнений и сопутствующих заболеваний.
- Рекомендуется всем пациентам применение психотерапии как адаптационного метода лечения [19, 92].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 4)
Комментарии: ПМОК - хроническое неизлечимое заболевание, требующее пожизненного лечения и психологическую поддержку, как при любом хроническом заболевании.
Показано, что у пациентов ПМОК снижено качество жизни, преимущественно за счет психологической составляющей, что определяет необходимость применения методов психологической коррекции, направленных на адаптацию пациентов к особенностям течения и лечения на всех стадиях заболевания [91, 93].
- Рекомендуется применение компрессионного трикотажа с различной степенью компрессии для сохранения эффекта комплексной терапии [19, 94].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: применяют компрессионный трикотаж при переходе от первого (лечебного) ко второму (поддерживающей терапии) этапу КФПТ. В основе этого метода - обеспечение компрессии кожи и подкожной клетчатки за счет постоянного ношения компрессионного трикотажа (кроме ночного времени и длительного отдыха или появления признаков непереносимости). Это препятствует прогрессированию отека и сохраняет эффект комплексного лечения.
Необходимо использовать компрессионный трикотаж по индивидуальному подбору. Степень компрессии медицинского трикотажа определяется врачом и зависит от стадии заболевания.
Противопоказания к проведению эластической компрессии:
- местный инфекционный процесс,
- признаки хронической артериальной недостаточности ВК.
- Рекомендуется назначение флавоноидов (геспередин + диосмин) при лимфатической этиологии отека после мастэктомии только после выполнения лимфодренирующих операций. Назначение флеботропных препаратов (ФП) (группа флавоноидов - диосмин, только при диагностированной венозной этиологии отека верхней конечности после мастэктомии (стеноз, тромбоз подмышечной и/или подключичной вены, ПТФС) [84, 95, 97, 98].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 4)
Комментарии: После формирования лимфовенозного анастомоза флавоноиды назначаются для пролонгирования его функционирования по 1 - 1,5 мес. 2 - 3 раза в год.
Диагностическое выявление острого венозного тромбоза или постромбофлебитическая болезнь верхней конечности после мастэктомии является показанием для назначения флавоноидов в комплексе с антикоагулянтами.
При лимфатической этиологии отека верхней конечности после мастэктомии с выявлением блока лимфатического оттока, назначения флавоноидов для стимуляции лимфатического оттока не требуется, так как может привести к увеличению накопления интерстициальной жидкости.
Сочетание венозной и лимфатической этиологии отека, доказанных на основании объективных методов исследования оставляет возможность назначения флавоноидов в острый период тромбоза. В хронической стадии венозного тромбоза целесообразность назначения флавоноидов определяется врачом на основании клинической эффективности их использования у данного пациента [96].
- Рекомендуется пролонгированная антибактериальная терапия в случае возникновения инфекционных осложнений у пациентов с ПМОК: различные формы рожистого воспаления [99 - 102].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 4)
Комментарии: в современных схемах по антибактериальной терапии используются полусинтетические пенициллины, цефалоспорины, линкомицин, макролиды, антибиотики группы тетрациклина, фторхинолоны курсами в течение 5 - 7 дней.
Одной из последних разработок в области терапии острых инфекций кожи и мягких тканей являются антибиотики, сочетающие свойства гликопептидов и цефалоспоринов: далбаванцин, тедизолид**.
Далбаванцин вводится внутривенно медленно, в течение 30 минут. Назначаются 2 дозы препарата с интервалом 7 дней. Первая доза составляет 1 000 мг, вторая - 500 мг. Тедизолид** назначают по 200 мг 1 раз в сутки в течение 6 дней.
Профилактика рецидивов рожистого воспаления заключается в введении пролонгированных антибиотиков: Бензатина бензилпенициллин + Бензилпенициллин прокаина** по 1,5 млн ЕД или Бензатина бензилпенициллина** по 2,4 млн ЕД по 3 - 4 введения с интервалом 1 месяц. При частых рецидивах рожи (не менее 3 за последний год) целесообразна непрерывная (круглогодичная) антибиотикопрофилактика на протяжении 2 - 3 лет с интервалом введения препарата 3 - 4 недели (в первый месяц интервал может быть сокращен до 1 - 2 недель) для создания дозы насыщения. При сезонных рецидивах препарат начинают вводить за месяц до начала сезона заболеваемости у данного пациента с интервалом в 4 недели на протяжении 3 - 4 мес. ежегодно.
3.2 Хирургическое лечение
Методы хирургического лечения ПМОК подразделяются на операции лимфодренирующего и резекционного направления [103, 104, 105]. Все хирургические методы лечения обязательно сочетаются с КФПТ как базовым методом лечения и профилактики рецидива отека [106].
- Рекомендуется пациентам применение операций аутотрансплантации лимфатических узлов при II стадии ПМОК [107 - 116].
Уровень убедительности рекомендации A (уровень достоверности доказательств - 2)
Комментарии: Для аутотрансплантации (операции дренирующего направления) используются лимфоузлы из латеральной группы паховой области (выше уровня паховой связки), по которым не происходит отток лимфы нижней конечности. Этот метод лечения имеет длительный положительный эффект по купированию ПМОК, профилактике инфекционных осложнений, улучшению эластичности кожи. Лимфосцинтиграфия подтвердила включение пересаженных лимфоузлов в ток лимфы ВК.
Противопоказания:
- острые воспалительные заболевания кожи
- фиброзное перерождение тканей.
- Рекомендуется пациентам с 1 - 2 стадией лимфедемы применение лимфодренирующих операций по формированию лимфовенозных и лимфовенулярных анастомозов [117 - 124].
Уровень убедительности рекомендации B (уровень достоверности доказательств - 2)
Комментарии: операции прямого лимфовенозного дренирования производятся на различном уровне формирования анастомоза: от венулярного русла до коллекторных магистральных сосудов при II стадии ПМОК. Эффективность зависит от состояния лимфатических и венозных сосудов, наличия венозной гипертензии, состояния клапанного аппарата вены. Лимфовенозное дренирование дает непосредственный редукционный противоотечный эффект, применяется в сочетании с компрессионной терапией. Для оценки результатов ЛВА используется визуальная аналоговая шкала (англ. - visual analog scale, VAS), с помощью которой можно определить степень редукции отека [125].
Противопоказания:
- острые воспалительные заболевания кожи,
- фиброзные изменения подкожной жировой клетчатки.
- Рекомендуется пациентам применение операций резекционного направления при IIb и III стадии ПМОК [126 - 129].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 3)
Комментарии: резекционные операции выполняются при 3 стадии ПМОК после проведения курса КФПТ при наличии выраженных фиброзных изменений кожи и подкожной жировой клетчатки с деформацией ВК. Операции по иссечению избыточных фиброзных тканей проводятся на ВК только с пластикой раны местными тканями для создания максимального косметического эффекта.
- Рекомендуется пациентам применение операции липосакции при II стадии ПМОК [130 - 133].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 3)
Комментарии: липосакция позволяют уменьшить объем конечности за счет удаления избыточных жировых отложений. Выполнение липосакции возможно только при отрицательном pitting-тесте, свидетельствующем об отсутствии жидкости. Эта операция имеет длительный положительный эффект по купированию ПМОК. Обязательно сочетание с компрессионной терапией и профилактикой инфекционных осложнений.
Противопоказания:
- острые воспалительные заболевания кожи
- фиброзные изменения подкожной жировой клетчатки
- избыточные кожные ткани
- нарушения свертывающей системы крови
- Рекомендуется пациентам применение комбинированных операций лимфодренирующего и резекционного направления при II - III стадии ПМОК [134 - 136].
Уровень убедительности рекомендации B (уровень достоверности доказательств - 2)
Комментарии: для улучшения косметического эффекта и при наличии избыточного содержания подкожной жировой клетчатки применяются комбинированные методы хирургического лечения:
- липосакция и аутотрансплантация лимфоузлов,
- липосакция, аутотрансплантация лимфоузлов и радикальная резекция тканей,
- лимфовенозный анастомоз и липосакция.
Учитывая низкий риск осложнений после липосакции, ее проводят в комбинации с различными лимфодренирующими методами.
Противопоказания: острые воспалительные заболевания кожи
- Рекомендуется пациентам использование метода создания тканевых каналов в подкожной жировой клетчатке по типу операции Дени для создания пассивного тока лимфы [137].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 3)
Комментарии: тканевые каналы создаются в подкожной клетчатке верхней конечности путем проведения синтетических монофиламентных нитей или лески, которая удаляется через 3 недели, когда формируются соединительнотканные стенки каналов. По этим каналам лимфа оттекает пассивным способом при содействии методами компрессионной терапии.
Обезболивающая терапия у взрослых
- Рекомендуется пациентам для премедикации с целью седации и обеспечения эмоциональной стабильности вечером накануне операции с целью уменьшения эмоционального стресса назначить транквилизаторы и нейролептики. Для премедикации перед подачей пациента в операционную с целью седации и обеспечения эмоциональной стабильности применяются опиаты и/или бензодиазепины [138, 139].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: Вечером накануне операции: бензодиазепины (Бромдигидрохлорфенилбензодиазепин**, лоразепам), атипичные нейролептики (тиоридазин**, сульпирид**) в индивидуальных дозировках. Перед подачей в операционную в/м тримепередин** и/или диазепам**/мидазолам**.
- Рекомендуется пациентам для индукции в наркоз использовать: фентанил**, пропофол**, бензодиазепины, для поддержания анестезии - фентанил**, пропофол**, бензодиазепины, фторсодержащие газовые анестетики. Предпочтение необходимо отдавать проведению комбинированной анестезии с применением галогенсодержащих газовых анестетиков на всех этапах хирургического вмешательства, включая искусственное кровообращение [138, 139].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: препараты, используемые для индукции и поддержания анестезии:
Индукция: мидазолам**/диазепам**/пропофол** и фентанил** в/в в расчетных дозировках.
Поддержание анестезии: мидазолам**/диазепам**/пропофол** и фентанил** - в/в в расчетных дозировках. Возможно применение галогенсодержащих газовых анестетиков в комбинации с фентанилом**. При превышении дозировок (применении дозировок, превышающих указанные в инструкции к препарату) необходимо решение врачебной комиссии.
- Рекомендуется пациентам для обезболивания в раннем послеоперационном периоде использовать опиаты и нестероидные противовоспалительные препараты в возрастных дозировках [138, 139].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: препараты, используемые для обезболивания в послеоперационном периоде:
Первые сутки после операции - тримепередин**, либо морфин** в/м каждые 4 - 8 часов, далее НПВП. При наличии специальных дозаторов эффективно применение пациент-контролируемой анальгезии фентанилом**. При сохранении выраженного болевого синдрома тримепередин**/морфин**/фентанил** по показаниям
4. Реабилитация
- Рекомендуется всем пациентам проведение реабилитационных мероприятий при ПМОК для улучшения физического состояния пораженной конечности, а также качества жизни пациентов [140, 141].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: ПМОК - хроническое неизлечимое заболевание, которое требует постоянной, пожизненной компрессионной терапии и психосоциальной реабилитации пациентов.
Купирование ПМОК приводит к восстановлению физической активности пациентов. В результате происходит:
- восстановление функциональной активности и адаптация к нормальной физической деятельности,
- социальная адаптация с ведением общественно полезной жизни,
- психологическая адаптация, несмотря на выраженную физическую деформацию конечности.
5. Профилактика
- Рекомендуется проводить профилактику инфекционных осложнений всем пациентам с лимфедемой верхней конечности после мастэктомии [14].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии:
Всем пациентам с ПМОК рекомендуется:
- предупреждать инфицирование тканей ВК;
- избегать венепункций, инъекций на стороне ПМОК;
- проводить противовоспалительные мероприятия при любых повреждениях кожи на стороне ПМОК, даже самых незначительных;
- использовать перчатки при работе дома или в саду/на даче;
- избегать царапание и укусы животных (кошек в первую очередь)
- избегать укусы насекомых
- Рекомендуется проводить профилактику рецидива отека всем пациентам в течение всей жизни [19].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии:
- постоянно проводить курс профилактической комплексной противоотечной терапии;
- выполнять комплекс лечебной физкультуры;
- придерживаться умеренной функциональной активности ВК;
- не носить тяжести (не более 3 кг);
- избегать резких движений ВК;
- обеспечивать приподнятое положение пораженной конечности во время ночного сна;
- обеспечивать отдых с приподнятой пораженной конечностью в течение дня (не менее 1 часа).
- избегать травм и переломов
- не допускать любое сдавливание ВК на стороне ПМОК;
- избегать любой тесной одежды на стороне ПМОК.
6. Дополнительная информация, влияющая на течение и исход заболевания
При постлучевой язве тактика современного лечения предполагает аутотрансплантацию комплекса тканей или лимфатических лоскутов с наложением микрососудистых анастомозов. Эта операция позволяет провести одновременную пластику дефекта мягких тканей, образовавшегося после иссечения грубых рубцов и трофической язвы, интактными тканями аутотрансплантата. В результате создается тканевой мостик с интактными лимфатическими структурами в подмышечной области [121].
Основным показанием для программы консервативного лечения как самостоятельного вида лечения является I - II стадии ПМОК. Лимфодренирующие операции, создание ЛВА, аутотрансплантация лимфатических узлов целесообразно выполнять при II стадии. Резекционные операции показаны при III стадии ПМОК.
Сочетанное лечение с использованием операций и КФПТ является многоэтапным способом лечения. КФПТ состоит из этапов предоперационной подготовки, послеоперационного восстановительного амбулаторного или в стационарного лечения и постоянной индивидуальной поддерживающей терапии. Поддерживающий или реабилитационный этап выполняется в домашних условиях самим пациентом самостоятельно.
Поддерживающая терапия является основным элементом реабилитационного лечения и проводится в течение всей жизни в полном объеме или с использованием отдельных положений КФПТ.
Другими составляющими реабилитации пациентов с ПМОК является социальная и психологическая адаптация в обществе, которая осуществляется с помощью лечащего врача. Врач объясняет пациенту основные условия его жизни и работы, определяет стратегию консервативного лечения, дает советы и предупреждает о причинах возможного рецидива отека.
7. Организация медицинской помощи
Показания для плановой госпитализации:
1. ПМОК III стадии;
2. плановое хирургическое вмешательство
Показания для экстренной госпитализации:
1. рожистое воспаление ВК эритематозно-буллезной, эритематозно-геморрагической, буллезно-геморрагической формы.
Показания к выписке пациента из стационара:
1. уменьшение объема ВК на стороне поражения на 25%.
Критерии оценки качества медицинской помощи
|
Критерии качества
|
Уровень достоверности доказательств
|
Уровень убедительности рекомендаций
|
|
|
1
|
Выполнен сбор жалоб и анамнеза пациента
|
4
|
C
|
|
2
|
Выполнено определение объема верхних конечностей
|
3
|
C
|
|
3
|
Выполнено дуплексное сканирование вен верхних конечностей и плечевого пояса
|
2
|
B
|
|
4
|
Выполнено УЗИ мягких тканей верхних конечностей
|
4
|
C
|
|
5
|
Выполнена непрямая верхняя лимфосцинтиграфия
|
3
|
C
|
|
6
|
Проведен мануальный лимфодренажный массаж (курсами)
|
2
|
A
|
|
7
|
Выполнен многослойный эластичный бандаж не менее 22 часов в сутки (курсами)
|
2
|
B
|
|
8
|
Рекомендовано постоянное применение компрессионно-эластичных изделий
|
4
|
C
|
|
9
|
Выполнен комплекс лечебной физкультуры
|
2
|
B
|
|
10
|
Выполнен комплекс гигиенических мероприятий, дезинфекции кожи
|
4
|
C
|
|
11
|
Выполнены лимфодренирующие операции с формированием лимфовенозных и/или лимфовенулярных анастомозов
|
2
|
B
|
|
12
|
Выполнены резекционные операции, направленные на редукцию избытка тканей
|
3
|
C
|
Список литературы
1. Foeldi M., Castley-Smith J.R. (1983). Lymphangiology/ed. by M. Foeldi, J.R Castley-Smith - New York: Schattauer. - 832 p.
2. Cormier JN, Askew RL, Mungovan KS, Xing Y, Ross MI, Armer JM. Lymphedema beyond breast cancer: a systematic review and meta-analysis of cancer-related secondary lymphedema. Cancer 2010; 116(22): 5138 - 5149
3. Shih YC, Xu Y, Cormier JN, et al. Incidence, treatment costs, and complications of lymphedema after breast cancer among women of working age: a 2-year follow-up study. J Clin Oncol 2009; 27-(12): 2007 - 2014;
4. Foeldi M. The pathophysiology of lymphoedema insufficiency of the lympho vascular system In: The initial lymphatics; ed. A. Bollinger et al., Stuttgart: Thieme, 1985. - P. 2 - 7;
5. Leung G, Baggott C, West C, Elboim C, Paul SM, Cooper BA, Abrams G, Dhruva A, Schmidt BL, Kober K, Merriman JD, Leutwyler H, Neuhaus J, Langford D, Smoot BJ, Aouizerat BE, Miaskowski C Cytokine candidate genes predict the development of secondary lymphedema following breast cancer surgery.Lymphat Res Biol. 2014 Mar; 12(1): 10 - 22
6. Finegold DN, Baty CJ, Knickelbein KZ, Perschke S, Noon SE, Campbell D, Karlsson JM, Huang D, Kimak MA, Lawrence EC, Feingold E, Meriney SD, Brufsky AM, Ferrell RE Connexin 47 mutations increase risk for secondary lymphedema following breast cancer treatment. Clin Cancer Res. 2012 Apr 15; 18(8): 2382 - 90;
7. Suami H. Lymphosome concept: Anatomical study of the lymphatic system. Journal of Surgical Oncology. 2017; 115(1): 13 - 17;
8. Борисова Р.П. Теория активного транспорта лимфы и ее применение в клинике/Р.П. Борисова, Н.А. Бубнова//Вестник лимфологии. - 2012. - No 2. - С. - 21 - 22;
9. Коненков В.И. Лимфология/В.И. Коненков, Ю.И. Бородин, М.С. Любарский. - Новосибирск: Издательский дом "Манускрипт", 2012. - 1104 с.;
10. Поташов Л.В., Бубнова Н.А., Орлов Р.С., Борисов А.В., Борисова Р.П., Петров С.В. Хирургическая лимфология. СПб.: СПбГЭТУ "ЛЭТИ", 2002. 273 с.
11. Scallan J.P, Huxley V.H., Korthuis R.J. Capillary Fluid Exchange: Regulation, Functions, and Pathology. Article January 2010 with 160 Reads DOI: 10.4199/C00006ED1V01Y201002ISP003;
12. Warren A. G. Lymphedema: a comprehensive review/A.G. Warren [et al.]//Ann. Plast. Surg. - 2007. - Vol. 59, N 4. - P. 464 - 472
13. Venugopal AM, Stewart RH, Laine GA, Dongaonkar RM, Quick CM. Lymphangion coordination minimally affects mean flow in lymphatic vessels//Am J Physiol Heart Circ Physiol. - 2007. - Vol. Aug; 293(2). -: P. 1183 - 9]
14. Мясникова М.О. Постмастэктомическая лимфедема верхних конечностей: возможности консервативного лечения//Совр. онкол. - 2007. - Т. 9, No 3. - С. 30 - 33
15. Shah C, Arthur D, Riutta J, Whitworth P, Vicini FA. Breast-cancer related lymphedema: A review of procedure-specific incidence rates, clinical assessment aids, treatment paradigms, and risk reduction. Breast Journal. 2012; 18(4): 357 - 361. [PubMed: 22759095]
16. Armer JM, Stewart BR, Shook RP. 30-month post-breast cancer treatment lymphoedema. Journal of Lymphoedema. 2009; 4(1): 14 - 18. [PubMed: 20182653]
17. Norman SA, Localio AR, Potashnik SL, Simoes Torpey HA, Kallan MJ, Weber AL, Miller LT, Demichele A, Solin LJ Lymphedema in breast cancer survivors: incidence, degree, time course, treatment, and symptoms.J Clin Oncol. 2009 Jan 20; 27(3): 390 - 7
18. Boccardo F. Disability and lymphedema/F. Boccardo, C. Campisi//Ann. Ital Chir. 2002. - Vol. 73. - N 5. - P. 485 - 488
19. International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema: 2013 Consensus Document of the International Society of Lymphology. Lymphology 2013; 46(1): 1 - 11
20. Малинин А.А., Сергеев С.Ю. Радикальное лечение деформирующих форм слоновости поэтапным методом компрессионной и резекционно-пластической редукции лимфэдематозных тканей. Анналы хирургии. 2017; 22 (3): 181 - 6.
21. Foeldi M.//Lymphology. - 2001. - Vol. 34, N 1. - P. 12 - 21
22. Karges JR, Mark BE, Stikeleather SJ, Worrell TW. Concurrent validity of upper-extremity volume estimates: comparison of calculated volume derived from girth measurements and water displacement volume. Phys Ther. 2003 Feb; 83(2): 134 - 145;
23. Sander AP, Haier NM, Hemenway K, Miller AC. Upper-extremity volume measurements in women lymphedema: a comparison of measurements obtained via water displacement with geometrically determined volume. Phys Ther. 2002 Dec; 82(12): 1201 - 1212;
24. Valsamis JB, Vankerckhoves S, Vandermeeren L, Moraine JJ, Belgrado JP. Measurement of lymphedema: pythagoras vs archimedes vs high-tech. Eur J Lymphology. 2016; 28(74): 53
25. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО)//Флебология. - 2015. - выпуск 2
26. de Abreu Junior GF, Pitta GB,  M, Castro Ade A, de Azevedo Junior WF, Miranda Junior F. Ultrasonografic changes in the axillary vein of patients with lymphedema after mastectomy//Rev Col Bras Cir. - 2015. - Vol. Mar - Apr; 42(2). - P. 81 - 92
M, Castro Ade A, de Azevedo Junior WF, Miranda Junior F. Ultrasonografic changes in the axillary vein of patients with lymphedema after mastectomy//Rev Col Bras Cir. - 2015. - Vol. Mar - Apr; 42(2). - P. 81 - 92
27. Мясникова М.О. Обоснование и оценка эффективности методов диагностики и лечения больных с постмастэктомическим отеком верхней конечности//Дисс. докт. мед. наук. СП., 2002. - 187 с
28. Tarquini A, Arru A, Puliga A, Armeni S, Piga A, Malloci A. Role of venous injury in the origin of post-mastectomy lymphedema of the arm. Results of 150 measurements of the venous pressure of the homo- and counter-lateral arm in mastectomy. Minerva Chir. 1987; 42(12): 1053 - 9
29. O"Donnell TF Jr, Rasmussen JC, Sevick-Muraca EM. New diagnostic modalities in the evaluation of lymphedema//J Vasc Surg Venous Lymphat Disord. - 2017. - Vol. Mar; 5(2). - P: 261 - 273
30. Мясникова М.О., Седов В.М. Роль динамической лимфосцинтиграфии в оценке лимфотока верхних конечностей у больных с постмастэктомической лимфедемой//Вестник лимфологии N 1. - 2006. - С. 39 - 43;
31. Michelini S. Failla A, Moneta G, Cardone M, Fiorentino A, Rubeghi V, Pugliesi D. Clinical findings of lymphedema and lymphoscintigraphy: our experience//Eur J Lymphology. - 2008. - 19(54): 13
32. Tomczak H., Nyka W., Lass P. Lymphoedema: lymphoscintigraphy versus other diagnostic techniques: a clinician"s point of view//Nucl. Med. Rev. Cent. East. Eur. 2005. - Vol. 8, N 1. - P. 37 - 43
33. Seung Min Kang, Sang Mi Lee Acute Traumatic Lymphedema without Tissue Injury Detected by Lymphoscintigraphy//J Korean Soc Radiol. - 2018/- Vol. - Jan; 78(1). - P. 73 - 76
34. Кацев В.М., Дмитриева Л.А., Седов В.М. Лимфосцинтиграфия в диагностике и прогнозировании постмастэктомического отека конечностей//Вопр. онкологии. 2003. - Т. 49, N 1. - С. 63 - 65
35. Olszewski WL, Zaleska M, Domaszewska A, Cwikla J. Lymphoscintigraphy as a tool in vizualizing pathways of lymph and tissue fluid flow during pneumatic compression therapy//Eur J Lymphology. - 2011. - Vol. 22(63). - P. 17
36. Maegava, J. Types of lymphoscintigraphy and indications for lymphaticovenous anastomosis//Microsurgery. - 2010. - Vol. 30, No 6. - P. 437 - 442
37. Szuba A, Strauss W, Sirsikar SP, Rockson SG. Quantitative radionuclide lymphoscintigraphy predicts outcome of manual lymphatic therapy in breast cancer-related lymphedema of the upper extremity
38. Basta MN, Gao LL, Wu LC. Operative treatment of peripheral lymphedema: a systematic meta-analysis of the efficacy and safety of lymphovenous microsurgery and tissue transplantation. Plast Reconstr Surg 2014; 133(4): 905 - 913
39. Campisi CC, Ryan M, Boccardo F, Campisi C. A single-site technique of multiple lymphatic-venous anastomoses for the treatment of peripheral lymphedema: long-term clinical outcome. J Reconstr Microsurg 2016; 32(1): 42 - 49
40. Granzow JW, Soderberg JM, Kaji AH, Dauphine C. An effective system of surgical treatment of lymphedema. Ann Surg Oncol. 2014 Apr; 21(4): 1189 - 94. doi: 10.1245/s10434-014-3515-y. Epub 2014 Feb 13. PubMed PMID: 24522988
41. Koshima I, Nanba Y, Tsutsui T, Takahashi Y, Itoh S, Fujitsu M. Minimal invasive lymphaticovenular anastomosis under local anesthesia for leg lymphedema: is it effective for stage III and IV? Ann Plast Surg 2004; 53(3): 261 - 266
42. Borri M., Gordon K.D., Hughes J.C.et al. Magnetic Resonance Imaging-Based Assessment of Breast Cancer-Related Lymphoedema Tissue Composition//Invest Radiol. - 2017. - Sep; 52(9). - P. 554 - 561
43. Borri M., Schmidt M.A., Gordon K.D. et al. Quantitative Contrast-enhanced Magnetic Resonance Lymphangiography of the Upper Limbs in Breast Cancer Related Lymphedema: An Exploratory Study//Lymphat Res Biol. - 2015. - Jun; 13(2). - P. - 100 - 106
44. Lohrmann C,  E,
E,  JP, Langer M. MR imaging of the lymphatic system: distribution and contrast enhancement of gadodiamide after intradermal injection//Lymphology. - 2006. - Vol. Dec. 39(4). - P. 156 - 163
JP, Langer M. MR imaging of the lymphatic system: distribution and contrast enhancement of gadodiamide after intradermal injection//Lymphology. - 2006. - Vol. Dec. 39(4). - P. 156 - 163
45. Mitsumori LM, McDonald ES, Wilson GJ, Neligan PC, Minoshima S, Maki JH. MR lymphangiography: How i do it. J Magn Reson Imaging. 2015 Dec; 42(6): 1465 - 77. doi: 10.1002/jmri.24887. Epub 2015 Apr 23. Review. PubMed PMID: 25906741
46. Lee BB. Regarding "Noncontrast three-dimensional magnetic resonance imaging vs lymphoscintigraphy in the evaluation of lymph circulation disorders: a comparative study". J Vasc Surg. 2005 Oct; 42(4): 821; author reply 821 - 2. PubMed PMID: 16242578
47. Unno N., Inuzuka K., Suzuki M., Yamamoto N., Sagara D., Nishiyama M. et al. Preliminary experience with a novel fluorescence lymphography using indocyanine green in patients with secondary lymphedema//J. Vasc. Surg. - 2007. - Vol. 45. - P. 1016 - 21
48. Dayan, J., Dayan, E. and Smith, M. Reverse Lymphatic Mapping//Plastic and Reconstructive Surgery. 2015. - Vol. 135(1). - P. 277 - 285
49. Olszewski W.L., Zaleska MT. Indocyanine green lymphagraphy is helpful in detection of early lymphedema after breast and uterine surgery before it is clinically diagnosed//Eur J Lymphology. - 2016 - Vol. 28(74). - P. 56
50. Foeldi M, Foeldi E.  Textbook of Lymphology: for Physicians and Lymphedema Therapists, 3rd edn. Urban & Fischer Verlag/Elsevier GmbH; 2012. - 736 p.
Textbook of Lymphology: for Physicians and Lymphedema Therapists, 3rd edn. Urban & Fischer Verlag/Elsevier GmbH; 2012. - 736 p.
51. Foeldi M., Kubik S. Lerbuch der lymphologie fur Mediziner und Physioterapeuten. - Stuttgart. Jena. New York: Gustav Fischer, 1991. - 472 p.
52. Scallan JP, Zawieja SD, Castorena-Gonzalez JA, Davis MJ. Lymphatic pumping: mechanics, mechanisms and malfunction//J Physiol. - 2016. - Vol. Oct 15.594(20). - P. 5749 - 5768
53. Kim SJ, Yi CH, Kwon OY. Effect of complex decongestive therapy on edema and the quality of life in breast cancer patients with unilateral lymphedema//Lymphology. - 2007. - Vol. 40/ - P. 143 - 51
54. Liao SF, Huang MS, Li SH, et al. Complex decongestive physiotherapy for patients with chronic cancer-associated lymphedema//Formos J Med Assoc. - 2004 Vol. 103. - P. 344 - 8;
55. Leduc A. Le drainage lymphatique manuei//A. Leduc. - Paris. Masson. - 1986
56. Szolnoky G, Mohos G, Dobozy A, Kemeny L. Manual lymphdrainage reduces trapdoor effect in subcutaneous pedicle flaps//Int J Dermatol. - 2006. - Vol.45 P. - 1468 - 70
57. Gradalski T, Ochalek K, Kurpiewska J.Complex Decongestive Lymphatic Therapy With or Without Vodder II Manual Lymph Drainage in More Severe Chronic Postmastectomy Upper Limb Lymphedema: A Randomized Noninferiority Prospective Study//J Pain Symptom Manage. - 2015. - Vol. Dec; 50(6). - P. 750 - 7
58. Moretti B, Lanzisera R, Moretti L, Patella S, Patella V, Simone C. Manual lymph drainage of post-mastectomy "big arm"//G Ital Med Lav Ergon. - 2005. - Vol. 27(2). - P. 160 - 4
59. Грушина Т.И. Реабилитация пациенток после радикального лечения первичного рака молочной железы с помощью методов физической терапии. Физиотерапия, бальнеология и реабилитация 2011; N 2: с. 11 - 17.
60. Shao Y, Qi K, Zhou QH, Zhong DS. Intermittent pneumatic compression pump for breast cancer-related ymphedema: a systematic review and meta-analysis of randomized controlled trials//Oncol Res Treat. - 2014. - Vol. 37(4). - P. 170 - 4
61. Adams KE, Rasmussen JC, Darne C, Tan IC, Aldrich MB, Marshall MV, et al. Direct evidence of lymphatic function improvement after advanced pneumatic compression devicetreatment of lymphedema. Biomed Opt Express. 2010; 15(1): 114 - 125
62. Abbasi B, Mirzakhany N, Angooti Oshnari L, Irani A, Hosseinzadeh S, Tabatabaei SM, Haghighat S.The effect of relaxation techniques on edema, anxiety and depression in post-mastectomy lymphedema patients undergoing comprehensive decongestive therapy: A clinical trial//PLoS One. - 2018. - Vol. Jan 5; 13(1). - P.e0190231
63. Tran K,  C. Intermittent Pneumatic Compression Devices for the Management of Lymphedema: A Review of Clinical Effectiveness and Guidelines//Canadian Agency for Drugs and Technologies in Health. - 2017 May
C. Intermittent Pneumatic Compression Devices for the Management of Lymphedema: A Review of Clinical Effectiveness and Guidelines//Canadian Agency for Drugs and Technologies in Health. - 2017 May
64. Uzkeser H, Karatay S, Erdemci B, Koc M, Senel K. Efficacy of manual lymphatic drainage and intermittent pneumatic compression pump use in the treatment of lymphedema after mastectomy: a randomized controlled trial. Breast Cancer 2015; 22(3): 300 - 7
65. Scallan JP, Wolpers JH, Davis MJ. Constriction of isolated collecting lymphatic vessels in response to acute increases in downstream pressure//J Physiol. - 2013. - Vol. Jan 15; 591(2). - P. 443 - 59
66. Doy JM, Lopes Pinto R, de Godoy AC, Godoy Mde F. Synergistic effect of elastic stockings to maintain volume losses after mechanical lymphatic therapy//Dermatol Res Pract. - 2014; 2014: 430636
67. Bagheri H., Ali Arab-Kheradmand, Ali Montazeri, Farnaz Razavi, Shiva Mousavi, Sepide Nafissih. Comparing the Effect of Complex Decongestive Physical Therapy with Combination of Intermittent Pneumatic Compression Pump and Complex Decongestive Physical Therapy on Secondary Upper Extremity Lymphedema Volume and Quality of Life in Patients with Breast Cancer. Journal of Modern Rehabilitation 2016; 10(3): 104 - 9
68. Schwahn-Schreiber C, Breu FX, Rabe E, Buschmann I,  W, Lulay GR, Miller A, Valesky E, Reich-Schupke S.S1 guideline on intermittent pneumatic compression (IPC)//Hautarzt. - 2018. - Vol. Aug; 69(8). - P. 662 - 673
W, Lulay GR, Miller A, Valesky E, Reich-Schupke S.S1 guideline on intermittent pneumatic compression (IPC)//Hautarzt. - 2018. - Vol. Aug; 69(8). - P. 662 - 673
69. Damstra RJ, Partsch H. Prospective, Randomized Controlled Trial Comparing the Effectiveness of Adjustable Compression Velcro-Wraps versus Inelastic Multilayer Compression Bandages in the Initial Treatment of Leg Lymphedema. J Vasc Surg: Venous and Lym Dis 2013; 1: 13 - 9
70. van der Walt JC, Perks TJ, Zeeman BJV, Bruce-Chwatt AJ, Graewe FR. Modified Charles procedure using negative pressure dressings for primary lymphedema: a functional assessment. Ann Plast Surg 2009; 62(6): 669 - 675
71. Mosti G, Picerni P, Partsch H. Compression stockings with moderate pressure are able to reduce chronic leg oedema. Phlebology. 2012; 27(6): 289 - 96
72. Partsch H, Stout N, Forner-Cordero I, Flour M, Moffatt C, Szuba A, et al. Clinical trials needed to evaluate compression therapy in breast cancer related lymphedema. Proposals from an expert group. Int Angiol. 2010; 29(5): 442 - 53.
73. Partsch H, Damstra RJ, Mosti G. Dose finding for an optimal compression pressure to reduce chronic edema of the extremities. Int Angiol. 2011; 30(6): 527 - 33.
74. Johansson K, Tibe K, Weibull A, Newton RC.Low intensity resistance exercise for breast cancer patients with arm lymphedema with or without compression sleeve//Lymphology. - 2005. - Vol. Dec; 38(4). - P. 167 - 80
75. Lamprou DA, Damstra RJ, Partsch H. Prospective, randomized, controlled trial comparing a new two-component compression system with inelastic 56 multicomponent compression bandages in the treatment of leg lymphedema. Dermatol Surg. 2011; 37(7): 985 - 91
76. Lasinski BB, McKillip Thrift K, Squire D, Austin MK, Smith KM, Wanchai A, Green JM, Stewart BR, Cormier JN, Armer JM.A systematic review of the evidence for complete decongestive therapy in the treatment of lymphedema from 2004 to 2011//PM R. - 2012. - Vol. Aug; 4(8). - P. 580 - 601. Review
77. Didem K, Ufuk YS, Serdar S, et al. The comparison of two different physiotherapy methods in treatment of lymphedema after breast surgery//Breast Cancer Res Treat. - 2005. - Vol. 93. - P. 49 - 54
78. Foeldi M. The therapy of lymphedema.//The European Journal of Lymphology. 1993 - 1994. - vol. 4 (4). - P. 43 - 51
79. Gautam AP, Maiya AG, Vidyasagar MS.Effect of home-based exercise program on lymphedema and quality of life in female postmastectomy patients: pre-post intervention study//J Rehabil Res Dev. 2011; 48(10): 1261 - 8
80. Marilyn L. Kwan, Joy C. Cohn, Jane M. Armer, Bob R. Stewart, Janice N. Cormier. Exercise in patients with lymphedema: a systematic review of the contemporary literature/Journal of Cancer Survivorship. 2011, Volume 5, N 4, pp 320 - 336.
81. Luz RPC, Simao Haddad CA, Rizzi SKLA, Elias S, Nazario ACP, Facina G.Complex Therapy Physical alone or Associated with Strengthening Exercises in Patients with Lymphedema after Breast Cancer Treatment: a Controlled Clinical Trial//Asian Pac J Cancer Prev. - 2018. - Vol. May 26; 19(5). - P. 1405 - 1410
82. McNeely ML, Campbell K, Ospina M, Rowe BH, Dabbs K, Klassen TP, Mackey J, Courneya K. Exercise interventions for upper-limb dysfunction due to breast cancer treatment//Cochrane Database Syst Rev. - 2010. - Jun 16; (6): CD005211
83. Woon Taek Hwang, Yeong-Jae Jeong, Seong-Yeol Kim, eong-Giu Jeong Effects of proprioceptive neuromuscular facilitation strtching and deep-breating exercyses on upper extremity lymphedema in stroke patients/J Phys Ther Sci 2016 Dec 27; 28(12): 3276 - 3278
84. Casley-Smith JR Changes in the microcirculation at the superficial and deeper levels in lymphoedema: the effects and results of massage, compression, exercise and benzopyrones on these levels during treatment//Clin Hemorheol Microcirc. - 2000. - Vol. 23(2 - 4). - P. 335 - 43
85. Johansson K, Hayes S, Speck RM, Schmitz KH.Water-based exercise for patients with chronic arm lymphedema: a randomized controlled pilot trial//Am J Phys Med Rehabil. - 2013. - Vol. Apr; 92(4). - P. 312 - 9
86. Moseley AL, Piller NB, Carati CJ.The effect of gentle arm exercise and deep breathing on secondary arm lymphedema//Lymphology. - 2005. - Vol. Sep; 38(3). - P. 136 - 45
87. Fife CE, Farrow W, Hebert AA, Armer NC, Stewart BR, Cormier JN, Armer JM. Skin and Wound Care in Lymphedema Patients: A Taxonomy, Primer, and Literature Review//Adv Skin Wound Care. - 2017. - Vol. Jul; 30(7). - P. 305 - 318
88. Duyur Cak t B, Pervane Vural S, Ayhan FF. Complex Decongestive Therapy in Breast Cancer-Related Lymphedema: Does Obesity Affect the Outcome Negatively?//Lymphat Res Biol. - 2018. - Oct 3. doi: 10.1089/lrb.2017.0086
89. Greene AK, Grant FD, Slavin SA, Maclellan RA.Obesity-induced lymphedema: clinical and lymphoscintigraphic features//Plast Reconstr Surg. - 2015. - Vol. Jun; 135(6). - P. 1715 - 9
90. Mehrara BJ, Greene AK. Lymphedema and obesity: is there a link?//Plast Reconstr Surg. - 2014. - Vol. Jul; 134(1). - P. 154e - 160
91. Haghighat S, Montazeri A, Zayeri F, Ebrahimi M, Weiss J.Psychometric evaluation of the Persian version of the Lymphedema Life Impact Scale (LLIS, version 1) in breast cancer patients//Health Qual Life Outcomes. - 2018. - Vol. Jun 28; 16(1). - P. 132
92. McWayne J, Heiney SP. Psychologic and social sequelae of secondary lymphedema. Cancer. 2005; 104(3): 457 - 66
93. Patel KM, Lin CY, Cheng MH. A prospective evaluation of lymphedema-specific quality-of-life outcomes following vascularized lymph node transfer. Ann Surg Oncol 2015; 22(7): 2424 - 2430
94. Tzani I, Tsichlaki M, Zerva E, Papathanasiou G, Dimakakos E.Physiotherapeutic rehabilitation of lymphedema: state-of-the-art//Lymphology. 2018; 51(1): 1 - 12
95. Малинин А.А., Шишло В.К. Длительность функционирования лимфовенозных анастомозов при стимуляции лимфодинамики. Седьмая ежегодная сессия НЦССХ им. А.Н. Бакулева. Бюллетень НЦССХ им. А.Н. Бакулева, 2003. - Том 4. - N 6. - с. 78.
96. Kakkos S., Nikolaides A. Efficacy of micronized purified flavonoid fraction (Daflon) on improving individual symptoms, signs and quolity of life in patients with chronic venous disease: a systematic review and meta-analysis oh randomized double-blind placebo-controlled trials//Int. Angiol. - 2018; 37: DOL: 10.23736/S0392-9590.18.03975-5).
97. Perrin M., Rameler A. Pharmacological treatmant of primary chronic venous disease, rationale results and unanswered questions. Eur. Journal of Vascular and Endjvascular Surgery. 2011; 41 (1): 117 - 125
98. Орлов Р.С., Борисова Р.П. Сокращения лимфатических сосудов, их регуляция и функциональная роль//Вестник АМН СССР. - 1982. - С. 7483
99. Бубнова Н.А., Симбирцев А.С., Шатиль М.А. Рожистое воспаление: современные аспекты иммунопатогенеза и принципы лечения//Амб. хирургия. Хирургические инфекции. - 2010. - N 1 (37). - С. 4 - 12
100. Race against time to develop new antibiotics. Bulletin of the World Health//Organization. Volume 89, N 2. - 2011. - С. 81 - 160
101. Arena F., Romanini E. et al. The role of dalbavancin in the multi-disciplinary management of wound infections in orthopaedic surgery//Journal of chemotherapy (Florence, Italy) 30(4): 1 - 9. - 2017. DOI: 10.1080/1120009X.2017.1404277
102. Глухов А.А., Бражник Е.А. Современный подход к комплексному лечению рожистого воспаления//Фундаментальные исследования. - 2014. - N 10-2. - С. 411 - 415
103. Carl, H., Walia, G., Bello, R., Clarke-Pearson, E., Hassanein, A., Cho, B., ... Sacks, J. Systematic Review of the Surgical Treatment of Extremity Lymphedema. Journal of Reconstructive Microsurgery. 2017; 33(06): 412 - 425. doi: 10.1055/s-0037-1599100
104. Suami H, Chang DW. Overview of surgical treatments for breast cancer-related lymphedema (review). Plast Reconstr Surg. 2010; 126: 1853 - 63
105. Миланов Н.О. Постмастэктомический синдром и его хирургическое лечение//автореф. дис. д-ра мед. наук/И.О. Миланов. М., 1984. - 27 с
106. Matsubara S, Sakuda H, Nakaema M, Kuniyoshi Y. Long-term results of microscopic lymphatic vessel-isolated vein anastomosis for secondary lymphedema of the lower extremities. Surg Today 2006; 36(10): 859 - 864
107. Batista BN, Germain M, Faria JCM, Becker C. Lymph node flap transfer for patients with secondary lower limb lymphedema. Microsurgery 2017; 37(1): 29 - 33
108. Becker C, Assouad J, Riquet M, Hidden G. Postmastectomy lymphedema: Long-term results following microsurgical lymph node transplantation//Ann Surg. - 2006/ - Vol. 243. P. - 313 - 315;
109. Belcaro G, Errichi BM, Cesarone MR, et al. Lymphatic tissue transplant in lymphedema minimally invasive, outpatient, surgical method: a 10-year follow-up pilot study. Angiology 2008; 59(1): 77 - 83
110. Ciudad P, Maruccia M, Socas J, et al. The laparoscopic right gastroepiploic lymph node flap transfer for upper and lower limb lymphedema: technique and outcomes. Microsurgery 2015. Doi: 10.1002/micr.22450
111. Dionyssiou D, Demiri E, Tsimponis A, et al. A randomized control study of treating secondary stage II breast cancer-related lymphedema with free lymph node transfer. Breast Cancer Res Treat 2016; 156(1): 73 - 79
112. Hou C, Wu X, Jin X. Autologous bone marrow stromal cells transplantation for the treatment of secondary arm lymphedema: a prospective controlled study in patients with breast cancer related lymphedema. Jpn J Clin Oncol 2008; 38(10): 670 - 674
113. Lin CH, Ali R, Chen SC, et al. Vascularized groin lymph node transfer using the wrist as a recipient site for management of postmastectomy upper extremity lymphedema. Plast Reconstr Surg 2009; 123(4): 1265 - 1275
114. Travis EC, Shugg S, McEwan WM. Lymph node grafting in the treatment of upper limb lymphoedema: a clinical trial. ANZ J Surg 2015; 85(9): 631 - 635
115. Silva AK, Chang DW. Vascularized lymph node transfer and lymphovenous bypass: novel treatment strategies for symptomatic lymphedema. J Surg Oncol. 2016; 113(8): 932 - 9.
116. Vignes S, Blanchard M, Yannoutsos A, ArraultM. Complications of autologous lymph-node transplantation for limb lymphoedema. Eur J Vasc Endovasc Surg 2013; 45(5): 516 - 520
117. Maegawa J, Hosono M, Tomoeda H, Tosaki A, Kobayashi S, Iwai T. Net Effect of Lymphaticovenous Anastomosis on Volume Reduction of Peripheral Lymphoedema after Complex Decongestive Physiotherapy. Eur J Vasc Endovasc Surg 2012; 43: 602 - 608
118. Auba C, Marre D,  G, Hontanilla B. Lymphaticovenular anastomoses for lymphedema treatment: 18 months postoperative outcomes. Microsurgery 2012; 32(4): 261 - 268
G, Hontanilla B. Lymphaticovenular anastomoses for lymphedema treatment: 18 months postoperative outcomes. Microsurgery 2012; 32(4): 261 - 268
119. Ayestaray B, Bekara F, Andreoletti JB. Patent blue-enhanced lymphaticovenular anastomosis. J Plast Reconstr Aesthet Surg 2013; 66(3): 382 - 389
120. Chang DW, Suami H, Skoracki R. A prospective analysis of 100 consecutive lymphovenous bypass cases for treatment of extremity lymphedema. Plast Reconstr Surg 2013; 132(5): 1305 - 1314
121. Chen WF, Yamamoto T, Fisher M, Liao J, Carr J. The "octopus" lymphaticovenular anastomosis: evolving beyond the standard supermicrosurgical technique. J Reconstr Microsurg 2015; 31(6): 450 - 457
122. Damstra RJ, Voesten HGJ, van Schelven WD, van der Lei B. Lymphatic venous anastomosis (LVA) for treatment of secondary arm lymphedema. A prospective study of 11 LVA procedures in 10 patients with breast cancer related lymphedema and a critical review of the literature. Breast Cancer Res Treat 2009; 113(2): 199 - 206
123. Demirtas Y, Ozturk N, Yapici O, Topalan M. Supermicrosurgical lymphaticovenular anastomosis and lymphaticovenous implantation for treatment of unilateral lower extremity lymphedema. Microsurgery 2009; 29(8): 609 - 618
124. Leung N, Furniss D, Giele H. Modern surgical management of breast cancer therapy related upper limb and breast lymphoedema. Maturitas 2015; 80(4): 384 - 390
125. Mihara M., Hara H., Peng Zhou H., Tange S., Kikuchi R. Lymphatic Venous Anastomosis Can Release the Lymphedema-Associated Pain of Upper Limb after Breast Cancer Treatment J Reconstr Microsurg Open 2018; 3: 1 - 7.
126. Малинин А.А., Прядко С.И., Сергеев С.Ю., Джабаева М.С. Роль резекционно-пластических методов лечения тяжелой формы лимфедемы конечностей.//Бюллетень НЦССХ. Сердечно-сосудистые заболевания. (приложение) 18 сессия. - 2014. - N 3 приложение. - С. 78
127. Kim DI, Huh SH, Hwang JH, Joh JH. Excisional surgery for chronic advanced lymphedema. Surg Today 2004; 34(2): 134 - 137
128. Lee BB, Kim YW, Kim DI, Hwang JH, Laredo J, Neville R. Supplemental surgical treatment to end stage (stage IV - V) of chronic lymphedema. Int Angiol 2008; 27(5): 389 - 395
129. Salgado CJ, Sassu P, Gharb BB, Spanio di Spilimbergo S, Mardini S, Chen HC. Radical reduction of upper extremity lymphedema with preservation of perforators. Ann Plast Surg 2009; 63(3): 302 - 306
130. Brorson H, Ohlin K, Olsson G,  G, Wiklund I, Svensson H. Quality of life following liposuction and conservative treatment of arm lymphedema. Lymphology 2006; 39(1): 8 - 25
G, Wiklund I, Svensson H. Quality of life following liposuction and conservative treatment of arm lymphedema. Lymphology 2006; 39(1): 8 - 25
131. Granzow JW, Soderberg JM, Kaji AH, Dauphine C. Review of current surgical treatments for lymphedema. Ann Surg Oncol. 2014 Apr; 21(4): 1195 - 201. doi: 10.1245/s10434-014-3518-8. Epub 2014 Feb 21. Review. PubMed PMID: 24558061
132. Schaverien MV, Munnoch DA, Brorson H. Liposuction Treatment of Lymphedema. Semin Plast Surg. 2018 Feb; 32(1): 42 - 47. doi: 10.1055/s-0038-1635116. Epub 2018 Apr 9. Review. PubMed PMID: 29636653; PubMed Central PMCID: PMC5891650
133. Qi F, Gu J, Shi Y, Yang Y. Treatment of upper limb lymphedema with combination of liposuction, myocutaneous flap transfer, and lymph-fascia grafting: a preliminary study. Microsurgery 2009; 29(1): 29 - 34
134. Nicoli F, Constantinides J, Ciudad P, et al. Free lymph node flap transfer and laser-assisted liposuction: a combined technique for the treatment of moderate upper limb lymphedema. Lasers Med Sci 2015; 30(4): 1377 - 1385
135. Gharb BB, Rampazzo A, Spanio di Spilimbergo S, Xu ES, Chung KP, Chen HC. Vascularized lymph node transfer based on the hilar perforators improves the outcome in upper limb lymphedema. Ann Plast Surg 2011; 67(6): 589 - 593
136. Weiss M, Baumeister RG, Frick A, Wallmichrath J, Bartenstein P, Rominger A. Lymphedema of the upper limb: evaluation of the functional outcome by dynamic imaging of lymph kinetics after autologous lymph vessel transplantation. Clin Nucl Med 2015; 40(2): e117 - e123
137. Degni M. New technicue of drainage of the subcutaneous tissue with prolene removable net for treatment of limb lymphedema; Results of 158 operations with follow-upp of 11 years//Intern.Congress Angiol. - Athens, 1985. - P. 127
138. Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М.: НЦССХ им. А.Н. Бакулева РАМН; 2015.
139. Рыбка М.М., Хинчагов Д.Я., Мумладзе К.В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М.: НЦССХ им. А.Н. Бакулева РАМН; 2018.
140. Миланов И.О., Абалмасов К.Г. Реабилитация больных с постмастэктомическим синдромом.//В кн.: Проблемы микрохирургии. М., 1981. - С. - 28 - 29
141. Casley-Smith JR, Judith R, Mason MR, Morgan RG. Complex physical therapy of the lymphedematous leg. Int J Angio 1995; 4: 134 - 42.
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
1. Бокерия Л.А., д.м.н., проф., академик РАН. Руководитель АССХ (ассоциации сердечно-сосудистых хирургов России);
2. Байтингер В.Ф. д.м.н. проф., Томск
3. Бубнова Н.А. д.м.н. проф., (Санкт-Петербург)
4. Грушина Т.И. д.м.н., (Москва)
5. Ивашков В.Ю. к.м.н., (Москва)
6. Клецкин А.Э. д.м.н. проф., (Нижний Новгород)
7. Коненков В.И. д.м.н. проф., акад. РАН, (Новосибирск)
8. Курочкина О.С. к.м.н., (Томск)
9. Лапекин С.В. к.м.н., (Санкт-Петербург)
10. Летягин А.Ю. д.м.н. проф., (Новосибирск)
11. Малинин А.А. д.м.н., (Москва)
12. Мясникова М.О. д.м.н. профессор, (Санкт-Петербург)
13. Нимаев В.В. д.м.н. профессор, (Новосибирск)
14. Пасов В.В. д.м.н., (Обнинск)
15. Фионик О.В. д.м.н., профессор (Санкт-Петербург)
Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. хирургия
2. сердечно-сосудистая хирургия
3. терапия
4. кардиология
5. общая врачебная практика (семейная медицина)
6. лечебная физкультура и спортивная медицина
7. физиотерапия
8. радиология
9. рентгенология
10. онкология
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в базы данных PubMed, Scopus. Глубина поиска составляла 15 лет.
Методы, использованные для оценки качества и силы доказательств:
- консенсус экспертов;
- оценка качества рекомендаций в соответствии с уровнем достоверности доказательств (таблица П1).
- оценка силы доказательств в соответствии с уровнем убедительности рекомендаций (таблица П2).
Таблица П1 - Уровни достоверности доказательств
|
Уровень достоверности
|
Источник доказательств
|
|
I (1)
|
Проспективные рандомизированные контролируемые исследования.
Достаточное количество исследований с достаточной мощностью, с участием большого количества пациентов и получением большого количества данных.
Крупные метаанализы.
Как минимум одно хорошо организованное рандомизированное контролируемое исследование.
Репрезентативная выборка пациентов.
|
|
II (2)
|
Проспективные с рандомизацией или без исследования с ограниченным количеством данных.
Несколько исследований с небольшим количеством пациентов.
Хорошо организованное проспективное исследование когорты.
Метаанализы ограничены, но проведены на хорошем уровне.
Результаты не презентативны в отношении целевой популяции.
Хорошо организованные исследования "случай-контроль".
|
|
III (3)
|
Нерандомизированные контролируемые исследования
Исследования с недостаточным контролем.
Рандомизированные клинические исследования с, как минимум 1, значительной или, как минимум 3, незначительными методологическими ошибками.
Ретроспективные или наблюдательные исследования.
Серия клинических наблюдений.
Противоречивые данные, не позволяющие сформировать окончательную рекомендацию.
|
|
IV (4)
|
Мнение эксперта/данные из отчета экспертной комиссии, экспериментально подтвержденные и теоретически обоснованные
|
Таблица П2 - Уровни убедительности рекомендаций
|
Уровень убедительности
|
Описание
|
Расшифровка
|
|
A
|
Рекомендация основана на высоком уровне доказательности (как минимум 1 убедительная публикация I уровня доказательности, показывающая значительное превосходство пользы над риском)
|
Метод/терапия первой линии; либо в сочетании со стандартной методикой/терапией
|
|
B
|
Рекомендация основана на среднем уровне доказательности (как минимум 1 убедительная публикация II уровня доказательности, показывающая значительное превосходство пользы над риском)
|
Метод/терапия второй линии; либо при отказе, противопоказании, или неэффективности стандартной методики/терапии. Рекомендуется мониторирование побочных явлений
|
|
C
|
Рекомендация основана на слабом уровне доказательности (но как минимум 1 убедительная публикация III уровня доказательности, показывающая значительное превосходство пользы над риском) или нет убедительных данных ни о пользе, ни о риске)
|
Нет возражений против данного метода/терапии или нет возражений против продолжения данного метода/терапии
Рекомендовано при отказе, противопоказании, или неэффективности стандартной методики/терапии, при условии отсутствия побочных эффектов
|
|
D
|
Отсутствие убедительных публикаций I, II или III уровня доказательности, показывающих значительное превосходство пользы над риском, либо убедительные публикации I, II или III уровня доказательности, показывающие значительное превосходство риска над пользой
|
Не рекомендовано
|
Для минимизации потенциальных ошибок каждое исследование оценивалось независимо. Любые различия в оценках обсуждались всей группой авторов в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
Нет.
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
Алгоритм ведения пациентов с лимфоотеком после мастэктомии

Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
Программа комплексного лечения ПМОК построена на преемственности двух основных этапов лечения:
- лечебного;
- профилактического (поддерживающего).
Лечебный этап КФПТ предполагает применение многокомпонентного консервативного лечения в амбулаторных условиях или в условиях стационара. Срок одного курса такой терапии обычно не превышает 4-х недель и зависит от стадии ПМОК и эффективности проводимого лечения.
Профилактический (поддерживающий) этап КФПТ включает в себя отдельные компоненты КФПТ, проводится между курсами лечебного этапа КФПТ в постоянном режиме и является неотъемлемой частью жизни пациента. Направлен на предотвращение рецидива отека и инфекционных осложнений, реабилитацию пациента и адаптацию его к работе и повседневной жизни.
Комплексная физическая противоотечная терапия (КФПТ)
I. Лечебный этап КФПТ
|
- Эластическое бинтование конечности (постоянно) <1>
|
|
- Прерывистая пневматическая компрессия (постоянно) <2>
|
|
- Мануальный лимфатический дренаж (постоянно) <3>
|
|
- Компрессионно-эластичный бандаж (постоянно)
|
|
- Лечебная и дыхательная гимнастика
|
|
- Уход за кожей, дезинфекция и др.
|
|
- Обучение пациента основным принципам профилактики рецидива отека
|
--------------------------------
<1> Эластичное бинтование (бандажирование) является основным методом удаления лимфатической жидкости из верхней конечности.
<2> Пневматическая пневмокомпрессия проводится при наличии аппарата пневмокомпрессии.
<3> Мануальный лимфодренаж проводится при наличии специалиста.
Пневмокомпрессия и мануальный лимфодренаж проводится раздельно или совместно постоянно в течение всего лечебного этапа.
II. Профилактический этап КФПТ
(проводится постоянно самим пациентом)
|
- Медицинские эластично-компрессионные изделия (постоянно)
|
|
- Компрессионно-эластичный бандаж (периодически)
|
|
Лечебная и дыхательная гимнастика (постоянно)
|
|
- Уклад жизни
|
|
- Уход за кожей, дезинфекция и др. (постоянно)
|
|
- Прерывистая пневматическая компрессия (курсами)
|
|
- Мануальный лимфатический дренаж (курсами)
|
Программа КФПТ используется в двух вариантах:
1. - КФПТ как самостоятельный метод лечения ПМОК.
2. - КФПТ в сочетании с хирургическими методами.
В первом варианте КФПТ применяется как самостоятельный метод консервативного лечения пациентов с ПМОК и состоит из чередования лечебных и поддерживающих этапов. Во втором варианте КФПТ применяется в предоперационном и послеоперационном периодах для потенцирования эффективности хирургических методов лечения при сочетании лечебных и поддерживающих этапов. Такой вариант лечения является многоэтапным способом и требует продолжительного времени, усилий врача и самого пациента.
Пациенты в течение 1 этапа КФПТ одновременно обучаются основным методам лечения и профилактики отека в домашних условиях, которые затем самостоятельно используют в повседневной жизни.
Поддерживающий этап выполняется в домашних условиях самим пациентом самостоятельно и является основным элементом реабилитационного лечения. Основным принципом поддерживающей консервативной терапии является правильное и постоянное использование всех ее методов, каждый из которых имеет большое физиологическое значение. Поддерживающий этап продолжается в течение всей жизни пациента.
Эластическая компрессия является одним из способов купирования отека. Класс компрессии МЭКИ назначается врачом в зависимости от стадии ПМОК. В зависимости от эффективности консервативной терапии класс компрессии МЭКИ уменьшается или наоборот увеличивается.
Под укладом жизни понимается соблюдение режима труда и отдыха: работа без длительного стояния на ногах, подъема тяжестей, ежедневное проведение лечения. При этом основными факторами профилактики рецидива отека являются: использование компрессионного трикотажа, прерывистая пневматическая компрессия, выполнение лечебной и дыхательной гимнастики.
Другими составляющими реабилитации пациентов с ПМОК является социальная и психологическая адаптация в обществе, которая осуществляется с помощью лечащего врача. Врач объясняет пациенту какими должны быть условия его жизни и работы, определяет стратегию консервативного лечения, дает советы и предупреждает о причинах возможного рецидива отека и осложнениях.
Приложение Г.